Обстеження гінекологічних хворих складається з анамнезу, об’єктивного обстеження, гінекологічного загального, спеціального та інших додаткових методів.
Анамнез. Дослідження починається з анамнезу, який має надзвичайно велике значення в гінекології. Ретельно зібраний анамнез допомагає попередньо встановити діагноз. Збирання анамнезу повинно бути систематизованим і проводитись за такою загальною схемою:
- паспортні дані;
- скарги;
- анамнез захворювання;
- анамнез життя;
- гінекологічний анамнез, який включає дані про менструальну, сексуальну, генеративну та секреторну функції жінки.
Паспортні дані: прізвище, ім’я, по батькові. Вік жінки має велике значення. У клімактеричному віці, постменопаузі, а також у молодих жінок і дівчат, які не живуть статевим життям, можна відразу виключити захворювання, пов’язані з вагітністю. Запалення придатків матки в гінекологічних хворих спостерігаються рідко. Одні й ті ж симптоми мають різне значення залежно від періодів життя жінки (кровотеча в дітородний і постклімактеричний періоди; відсутність менструації в молодої жінки й у жінки в клімактеричному віці).
Сімейний стан: дівчина, заміжня жінка, розлучена, вдова.
Національність.У дівчаток південних народностей менструації починаються в 10-12, в європейок - у 12-14 років, а у дівчаток північних народностей - дещо пізніше.
Професія та умови праці. Професія жінки часто вказує на різноманітні шкідливі впливи: постійне охолодження, вібрацію, підняття вантажів, променеву дію, напружену розумову працю, працю з важкими металами та отруйними речовинами. Усі ці шкідливі фактори негативно впливають на дітородну, менструальну функції жінки.
Умови побуту. Житлові умови (переохолодження, підвищена вологість, протяги) можуть стати причиною запальних процесів, а неповноцінне харчування дівчаток-підлітків - причиною інфантилізму.
Скарги. Необхідно точно з'ясувати характер і суть скарг хворої, тривалість і зміну симптомів. Крім основної скарги, потрібно виділити і супровідні, які можна виявити в процесі опитування. Найчастіше хворі скаржаться на біль, кровотечі, білі, порушення менструації і функції сусідніх органів. Біль. Характер болю допомогає передбачити захворювання: ниючий біль буває при неправильних положеннях матки, хронічних запальних процесах у придатках матки; переймоподібний - при матковому, трубному абортах, народженні субмукозного фіброматозного вузла. При наростанні інтенсивності запалення, що супроводжується подразненням очеревини, а також при позаматковій вагітності, біль буває колючим і ріжучим. Постійним та тривалим він стає при запущених злоякісних пухлинах органів малого таза. Локалізація болю також різноманітна: при запальних процесах у матці й сечовому міхурі - в нижньому відділі живота по середній лінії; при захворюванні придатків - у бокових відділах нижньої частини живота; при ретрофлексії матки, параметриті, периметриті - в крижах і попереку. Порушення менструації: порушення менструальної крововтрати при збереженому циклі; зміна тривалості, інтенсивності, болючість при менструаціях; ациклічні кровотечі; затримка чи відсутність менструації; поява кровотечі після статевого акту та ін. Кровотечі можуть бути проявом порушень менструального циклу, злоякісних пухлин, переривання вагітності та ін. Білі - виділення з вагіни. Для діагностики мають значення кількість, характер, запах, колір та умови їх появи. У вагіні здорової жінки є невелика кількість білей (приблизно 0,5-1 мл.). Підвищена кількість виділень з'являється при запальних процесах у статевих органах, неправильному положенні матки, пухлинах. Необхідно розпитати гінекологічну хвору про розлади функцій суміжних органів (сечового міхура і прямої кишки) та загальне самопочуття.
Анамнез захворювання. Потрібно розпитати пацієнтку про початок захворювання, про те, де і скільки часу вона лікувалась, які медикаменти приймала, з'ясувати причини, які призвели до даного захворювання (травма, фізичне перенапруження, статевий акт, переохолодження, перенесені пологи чи аборт), а також перші прояви недуги. Якщо захворювання хронічне, необхідно уточнити, коли було останнє загострення.
Анамнез життя.
Спадковість. Дані про батьків (здоров’я та хвороби батьків, причина їх смерті), братів і сестер, чоловіка. Необхідно з'ясувати, чи були у близьких родичів випадки захворювання на туберкульоз, сифіліс, психічні хвороби, злоякісні пухлини та ін. При оцінці отриманих даних потрібно враховувати можливість спадкової схильності до захворювання. Дитинство. Необхідно з’ясувати умови, в яких жила дівчина з раннього віку, характер харчування та загальний її розвиток. Перенесені захворювання. Важливе значення для визначення характеру гінекологічного захворювання мають дані про перенесені соматичні хвороби, їх перебіг, оперативні втручання з приводу акушерсько-гінекологічної й екстрагенітальної патологій. Особливу увагу приділяють інфекційним хворобам, на які жінка хворіла в дитинстві чи під час статевого дозрівання (кір, скарлатина, паротит, дифтерія, грип). Вони негативно впливають на процес становлення центрів, які регулюють функції репродуктивної системи, що викликають розлади менструального циклу, репродуктивної функції і розвиток нейроендокринних захворювань. Захворювання, які жінка мала в зрілому віці, особливо із затяжним і рецидивним перебігом (хронічний тонзиліт, ревматизм, пієлонефрит, повторні прояви герпесінфекції, хронічні інфекції), можуть викликати зміну функції яєчників, порушення менструальної функції. Важливо знати про оперативні втручання на органах черевної порожнини, травми. Особливе значення має алергологічний анамнез, а також шкідливі звички жінки (тютюнокуріння, алкоголізм, токсикоманія, наркоманія). Гінекологічний анамнез включає сексуальну і секреторну функції жінки.
Гінекологічне дослідження. Всі методи гінекологічного дослідження поділяють на основні та додаткові. До основних методів дослідження гінекологічних хворих належать: 1. Огляд зовнішніх статевих органів. 2. Огляд за допомогою дзеркал. 3. Вагінальне дослідження. 4. Дворучне вагінальне дослідження (вагінально-абдомінальне, ректально-абдомінальне). До додаткових методів дослідження гінекологічних хворих належать: 1. Дослідження за допомогою кульових щипців. 2. Зондування матки. 3. Фракційне вишкрібання слизової оболонки матки. 4. Біопсія. 5. Пункція заднього склепіння. 6. Кольпоскопія. 7. Ендоскопічні методи дослідження. 8. Ультразвукове дослідження. 9. Рентгенологічні методи дослідження.
Основні методи дослідження. Дослідження гінекологічної хворої проводиться після спорожнення сечового міхура при відсутності переповненого кишківника в горизонтальному положенні на гінекологічному кріслі. Дослідження проводять у стерильних рукавичках.
Огляд зовнішніх статевих органів. Огляд зовнішніх статевих органів починають з лобка. Звертають увагу на його форму, стан підшкірного жирового шару, характер оволосіння (жіночий, чоловічий чи змішаний тип). Одночасно оглядають внутрішню поверхню стегон, звертаючи увагу на гіперемію, пігментацію, екзему, конділоми та варикозне розширення вен.Далі оглядають великі та малі статеві губи – їх величину, пігментацію, наявність набряку, пухлин, виразок, варикозу. Звертають увагу на ступінь замикання статевої щілини, пропонують жінці потужитися, визначають чи є опущення або випадіння стінок вагіни і матки. Оцінюють стан промежини – наявність старих розривів, рубців. Далі проводять огляд анального отвору з метою виявлення можливих патологічних процесів (варикозні вузли, тріщини, конділоми, виділення крові, гною чи слизу з прямої кишки). Для огляду присінку вагіни розводять статеві губи великим та вказівним пальцями лівої руки. При цьому звертають увагу на колір, стан слизової оболонки. Проводять огляд клітора, зовнішнього отвору сечівника, парауретральних ходів, внутрішньої поверхні малих та великих статевих губ, дівочої пліви. Одночасно виявляють ознаки інфантилізму (вузька статева щілина, великі статеві губи не прикривають малі, висока промежина). Після завершення огляду зовнішніх статевих органів проводять огляд дзеркалами.
Огляд дзеркалами. Дослідження за допомогою дзеркал проводять після огляду зовнішніх статевих органів. Для цього використовують вагінальні дзеркала: ложкоподібне дзеркало Сімса з підіймачем, двостулкове дзеркало Куско. Визначають стан слизової оболонки стінок вагіни, колір, наявність виразок, пухлин, розростань, характер виділень, склепіння і шийки матки (величина, форма - циліндрична, конічна; форма зовнішнього вічка – кругла, щілиноподібна; різні патологічні стани – старі розриви, ерозії, епітеліальні дисплазії, ендометріоз).
Вагінальне дослідження. Після закінчення огляду дзеркалами проводять вагінальне дослідження. Його проводять за допомогою введених у вагіну пальців, двома руками. Великим та вказівним пальцями лівої руки розводять статеві губи, середній та вказівний палець правої руки вводять у вагіну, оцінюють чутливість, ширину входу в піхву, пружність її стінок, стан слизової оболонки, наявність пухлин, перегородки. Далі досліджують вагінальну частину шийки матки, визначають її форму, величину, форму зовнішнього вічка, наявність рубців, розривів після пологів, пухлин.
Вагінально-абдомінальне дослідження. Потім проводять дворучне (бімануальне) комбіноване вагінально- абдомінальне дослідження. Це основне гінекологічне дослідження, оскільки дозволяє оцінити положення, величину, форму матки, визначити стан додатків, тазової очеревини і клітковини (мал. 4.1).
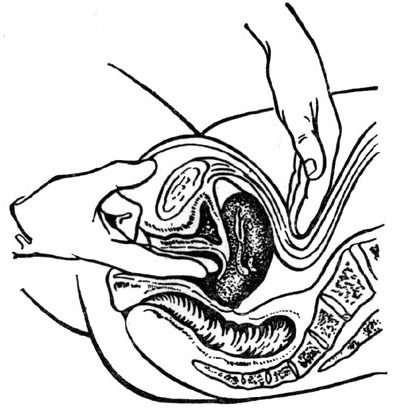
Мал. 4.1. Дворучне (бімануальне) дослідження.
При бімануальному обстеженні тканини і органи пальпують не кінчиками пальців, а, по можливості, всією поверхнею пальців. Бімануальне обстеження - це продовження вагінального обстеження. При цьому одна рука (внутрішня) знаходиться у вагіні, а інша (зовнішня) – над лоном. Дослідження починають з матки. В нормі матка розміщена по середній лінії малого тазу, на одинаковій відстані від лобкового симфізу і крижової кістки. Матка дорослої жінки грушоподібна, сплющена в передньо-задньому напрямку, поверхня її рівна. При огляді матка неболюча, рухома у всіх напрямках, її консистенція в нормі тугоеластична. Після обстеження матки пальпують додатки (яйники і маткові труби). Можливо пропальпувати яєчники у вигляді еластичних неболючих утворів. Труби, зв’язки, клітковина в нормі не визначаються.
Ректально-абдомінальне обстеження. Якщо огляд через вагіну неможливий (у дівчат, при атрезії вагіни, пухлинних утворах), проводять ректальне комбіноване дослідження . Дослідження проводять на гінекологічному кріслі в резиновій стерильній рукавиці, яка змащена вазеліном. Попередньо потрібно призначити очисну клізму. Комбіноване ректально-вагінально-абдомінальне обстеження проводять при підозрі на наявність патологічних процесів у стінці вагіни чи прямій кишці. Для цього у вагіну вводять вказівний палець, у пряму кишку – середній палець правої руки, а лівою рукою пальпують тазові органи через черевну стінку (мал. 4.2).

Мал. 4.2. Комбіноване ректально-вагінально-абдомінальне дослідження.
Додаткові методи дослідження використовують для уточнення діагнозу гінекологічних хворих, а особливо жінок, які проходять профілактичні огляди.
Інструментальні методи дослідження В гінекологічній практиці найчастіше використовують такі інструменти (мал. 4.3.): ложкоподібні дзеркала, двостулкові дзеркала, підіймачі, кульові щипці, зонди, кюретки, розширювачі Гегара.
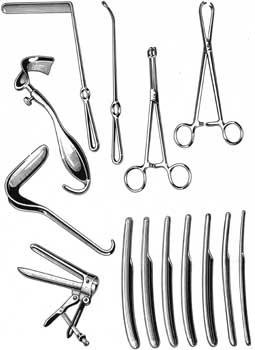
Мал. 4.3. Гінекологічний інструментарій.
Дослідження за допомогою кульових щипців допомагає визначити походження пухлини - з матки чи придатків (мал. 4.4).

Мал. 4.4. Дослідження за допомогою кульових щипців.
Застосовують такі інструменти: ложкоподібне дзеркало, підіймач, пінцет, кульові щипці. Шийку матки оголюють дзеркалами, обробляють 70 % етиловим спиртом, захоплюють кульовими щипцями за передню губу (при необхідності іншими щипцями захоплюють задню губу), дзеркала виймають. Проводять бімануальне дослідження, лівою рукою через черевну стінку зміщують пухлину догори, вправо, вліво. Якщо пухлина виходить із статевих органів, то щипці втягуються у вагіну, причому при пухлині матки щипці зміщуються більше, ніж при пухлині придатків. Можна використати інший прийом. Правою рукою проводять бімануальне дослідження, а лівою через передню черевну стінку зміщують пухлину догори. Одночасно помічник відтягує донизу кульові щипці. При цьому ніжка пухлини натягується і стає доступною для пальпації.
Зондування матки проводять для визначення прохідності цервікального каналу, положення і напряму порожнини матки, її довжини і стану рельєфу стінок матки. Його використовують не лише з діагностичною метою, але і перед деякими операціями (вишкрібання стінок порожнини матки, ампутація шийки матки та ін.) (мал. 4.5).
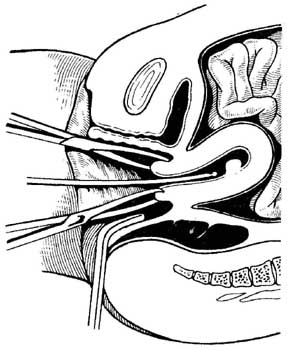
Мал. 4.5. Зондування матки.
Застосовують такі інструменти: ложкоподібне дзеркало, підіймач, кульові щипці, корцанг та матковий зонд. Зонд - металевий гнучкий інструмент довжиною 20-30 см. На одному його кінці є потовщення у вигляді гудзика, інший кінець зроблено у вигляді плоскої рукоятки. На поверхні зонда є сантиметрові поділки. Зондування проводять тільки в умовах стаціонару з дотриманням правил асептики й антисептики. Шийку матки оголюють дзеркалами, протирають спиртом, захоплюють за передню губу кульовими щипцями, виймають підіймач, підтягують шийку до входу у вагіну, випрямляють цервікальний канал. Зонд обережно вводять спочатку в канал шийки матки (біля перешийка матки відчувається невеликий опір), далі без застосування сили - в порожнину до дна матки. При цьому за шкалою зонда визначають довжину порожнини матки. Напрям руху зонда визначає положення матки: в положенні anterflexio зонд направляється допереду, в положенні retroflexio -дозаду. Ковзаючи по всіх стінках матки, визначають форму порожнини матки, наявність у ній пухлин, перегородок, поліпів. При зондуванні можуть виникнути такі ускладнення: перфорація матки, кровотеча, інфікування. Протипоказаннями до зондування матки є гострі та підгострі запальні процеси в статевих органах, підозра на маткову і позаматкову вагітність, наявність пухлини на шийці матки.
Біопсія - це висічення і мікроскопічне дослідження шматочка тканини з діагностичною метою. Найчастіше матеріал беруть із вагінальної частини шийки матки при дисплазії, яка не лікується консервативно, папіломах, виразках, пухлинах та ін. (мал. 4.6).
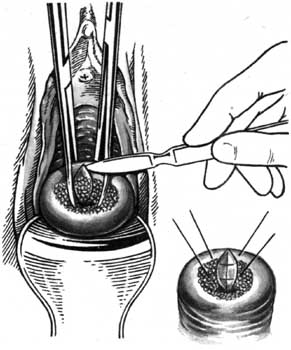
Мал. 4.6. Біопсія шийки матки.
Застосовують такі інструменти: ложкоподібне дзеркало, підіймач, кульові щипці, скальпель, ножиці, пінцет, голкотримач, шовний матеріал. Біопсію необхідно проводити лише після кольпоскопічного дослідження, тому що це дозволяє точно визначити ділянку шийки матки для дослідження. Шийку матки оголюють дзеркалами, дезінфікують, фіксують кульовими щипцями. Скальпелем або конхотомом висікають частину ділянки шийки матки з навколишніми тканинами. Отриманий матеріал заливають 10 % розчином формаліну, направляють на гістологічне дослідження. На ранку при необхідності накладають 1-2 кетгутові шви.
Діагностичне вишкрібання стінок порожнини матки - це інструментальне видалення функціонального шару слизової оболонки матки разом із патологічними утворами. Його проводять при маткових кровотечах, дисфункціональних порушеннях менструального циклу, підозрі на злоякісні пухлини матки, плацентарному та децидуальному поліпах, гіперплазії та поліпозі слизової порожнини матки, неповному викидні та ін. Застосовують такі інструменти: ложкоподібне дзеркало, підіймач, кульові щипці, матковий зонд, набір розширювачів Гегара, набір кюреток, пінцет. Операцію виконують в стаціонарі з обов’язковим дотриманням правил асептики і антисептики, під загальним чи місцевим знеболюванням. Шийку матки оголюють в дзеркалах, дезінфікують спиртом, захоплюють за передню губу кульовими щипцями. Якщо матка в положенні retroflexio, краще захопити шийку за задню губу. Проводять зондування матки і розширення каналу шийки розширювачами Гегара до № 9-10 (рис. 4.7).
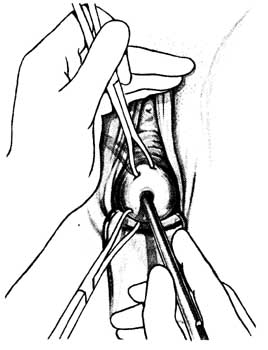
Мал. 4.7. Розширення цервікального каналу.
Розширювачі вводять, починаючи з малих номерів, тільки силою пальців руки, а не всією рукою. Після розширення каналу шийки вводять кюретку. Спочатку проводять вишкрібання цервікального каналу. Потім кюретку обережно вводять до дна матки, вишкрібальними (ковзальними) рухами від дна до каналу шийки матки поступово вишкрібають і видаляють слизову оболонку. Вишкрібання здійснюють у певному порядку (рис.4.8): спочатку зішкрібають передню стінку, потім ліву бокову, задню, праву бокову і кути матки. При вишкрібанні задньої стінки, не виймаючи кюретку з порожнини матки, обережно повертають її на 1800. Кути матки вишкрібають найменшою кюреткою.
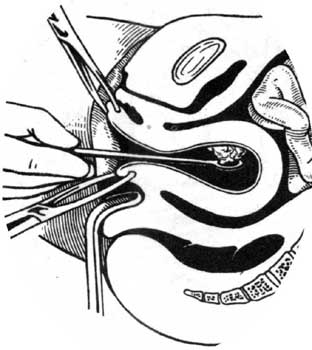
Мал. 4.8. Діагностичне вишкрібання стінок порожнини матки.
Отриманий матеріал збирають у пробірку з 10 % розчином формаліну і направляють на гістологічне дослідження. Протипоказаннями до проведення вишкрібання стінок матки є гострі запальні процеси в статевих органах.
Пункція черевної порожнини через заднє склепіння - це найближчий і найзручніший доступ у порожнину малого таза (простір Дугласа), де при різних патологічних процесах накопичується рідина (кров, гній, ексудат), частіше гінекологічного походження. Цей метод використовують для діагностики порушеної позаматкової вагітності, пельвіоперитоніту (мал. 4.9).
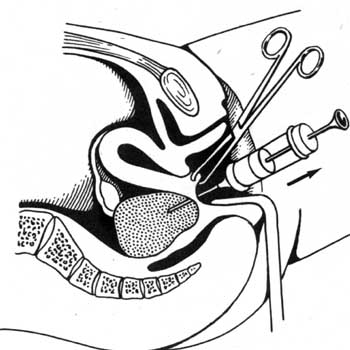
Мал. 4.9. Пункція заднього склепіння.
Застосовують такі інструменти: ложкоподібне дзеркало, підіймач, кульові щипці, шприц з довгою голкою, пінцет. Пункцію заднього склепіння проводять в умовах стаціонару з дотриманням усіх правил асептики й антисептики. Перед операцією необхідно випорожнити сечовий міхур і кишечник. Шийку матки оголюють дзеркалами, дезінфікують спиртом і 5 % розчином йоду, захоплюють кульовими щипцями задню губу і підтягують її до лобка. При цьому заднє склепіння вагіни розтягується. Прокол голкою роблять строго по середній лінії, відступаючи на 1 см від місця переходу склепіння у вагінальну частину шийки матки. При розтягнутому склепінні тазова очеревина прилягає до стінки вагіни, тому достатньо ввести голку в черевну порожнину на 1-2 см, щоб отримати пунктат. При проколі склепіння відчувається провалювання голки в порожнечу. Після цього потрібно відтягнути поршень шприца на себе. Пунктат набирається в шприц. Його оглядають, визначають характер, колір, запах. За показаннями проводять бактеріологічне, цитологічне чи біохімічне дослідження матеріалу. Рентгенологічні методи дослідження
Гістеросальпінгографія (метросальпінгографія) - це контрастне зображення порожнини матки і маткових труб за допомогою рентгенографії. Даний метод використовують для визначення прохідності маткових труб, вад розвитку матки, ендометріозу, туберкульозу маткових труб, наявності підслизових фіброматозних вузлів, синехій, поліпів. Застосовують такі інструменти: ложкоподібне дзеркало, підіймач, кульові щипці, корнцанг, шприц Брауна, контрастну речовину (веротраст, уротраст, верографін, діодин, кардіотраст, кардіотрасил та ін.) (мал. 4.10).

Мал. 4.10. Інструменти для проведення гістеросальпінгографії.
Шийку матки оголюють дзеркалами, обробляють дезінфекційним розчином, захоплюють за передню губу кульовими щипцями, у порожнину матки за допомогою шприца Брауна повільно вводять 4-5 мл контрастної речовини, роблять перший рентгенівський знімок. На знімках чітко видно внутрішні контури матки, порожнина її в нормі має трикутну форму (мал. 4.11).
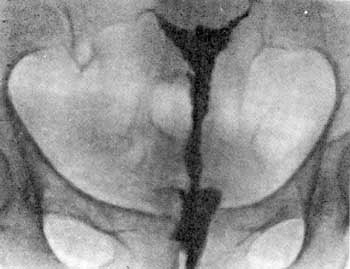
Мал. 4.11. Метросальпінгограма в нормі.
При прохідних трубах контрастна речовина проникає в черевну порожнину. Якщо контрастна речовина не потрапила в труби, то через 15-20 хвилин роблять другий знімок. Коли вона заповнила всю порожнину труб, а у вільну черевну порожнину не потрапила, через 1 добу роблять контрольний знімок. Протипоказаннями до метросальпінгографії є загальні й місцеві інфекційні процеси, гострі та підгострі запальні процеси в жіночих статевих органах, вагітність і підозра на вагітність.
Гінекографія (пневмопельвеографія). Для виявлення контурів внутрішніх статевих органів необхідно ввести в черевну порожнину газ (кисень, вуглекислий газ, закис азоту), на фоні якого роблять рентгенівський знімок. Цей метод використовують для діагностики і диференційної діагностики пухлин органів малого таза, розповсюдженості пухлинного процесу при злоякісних новоутвореннях геніталій, для діагностики аномалій розвитку статевих органів. Газ вводять шляхом пункції черевної порожнини в положенні хворої на спині в рентгенодіагностичному кабінеті за допомогою апарата для накладання пневмотораксу чи пневмоперитонеуму. Як правило, повільно вводять близько 800-1500 мл газу, залежно від маси тіла, під контролем манометра. Після створення пневмоперитонеуму хвору кладуть на рентгенологічний стіл животом донизу. Потім рентгенівський стіл переводять в положення Тренделенбурга. При цьому петлі кишечника відходять до діагфрагми, добре видно органи малого таза. Роблять рентгенівський знімок, на якому чітко видно контури матки, зв’язок, придатків. Протипоказаннями до пневмопельвеографії є серцево-судинні захворювання з декомпенсацією та порушенням кровообігу, гострі та підгострі запальні процеси в черевній порожнині, кили, важкі екстрагенітальні захворювання.
Ангіогістеросальпінгографія - це одночасне контрастування судин таза, порожнини матки і маткових труб. Застосовують для доопераційної диференційної діагностики пухлин матки та її придатків. Дослідження виконують за допомогою універсальної ангіографічної апаратури. Після очисної клізми і премедикації в канал шийки матки вводять м’який наконечник для гістеросальпінгографії, з’єднують його з системою для введення рентгенконтрастних розчинів у порожнину матки. Далі катетеризують черевну частину аорти за методом Сельдингера, верхівка катетера розміщується над біфуркацією аорти. Розчин верографіну чи урографіну одночасно вводять в черевну частину аорти (45-50 мл.) і в порожнину матки (4-8- мл.), потім роблять 10 рентгенографічних обстежень і оцінюють результат. В основі лімфографії лежить здатність лімфатичних капілярів всмоктувати водорозчинні й колоїдні рентгеноконтрастні речовини, які вводять парентерально. Цей метод застосовують для діагностики раку статевих органів, сечового міхура, прямої кишки, при необхідності - для уточнення стадії розповсюдження пухлинного процесу, контролю за радикальністю проведеної операції, при підозрі на рецидив злоякісної пухлини після проведеного лікування, для контролю за ефективністю променевої та хіміотерапії.
Флебографія (венографія) - це наповнення контрастною речовиною венозної сітки малого таза. Даний метод застосовують для діагностики захворювань нижньої порожнистої вени, тазових вен і вен нижніх кінцівок, для диференціації пухлин матки та її придатків від пухлиноподібних утворів запального характеру, а також для виключення урологічних захворювань. Для введення контрастної речовини у венозну систему таза використовують три шляхи: внутрішньовенний, внутрішньокістковий, внутрішньоорганний.
Радіоізотопну діагностику все частіше застосовують у гінекологічній практиці для вивчення функціонального стану маткових труб при безплідді, наявності пухлин статевих органів, особливо злоякісних. Метод базується на здатності злоякісних пухлин накопичувати радіоактивний фосфор інтенсивніше, ніж навколишні здорові тканини. Комп’ютерна томографія - це рентгенологічний метод, за допомогою якого отримують зображення поперечного розтину тіла без накладання об’єктів. Принцип комп’ютерної томографії базується на отриманні тонкого зрізу при проходженні строго обмеженого пучка рентгенівських променів через тіло пацієнта. Перевага методу полягає в тому, що отримані структури не накладаються одна на одну, зображення передає лише ті деталі, які знаходяться у площині певного шару. Крім того, зображення несе кількісну інформацію про щільність структур шару, що дозволяє зробити висновок про характер ураження. Діагностика за допомогою комп’ютерної томографії заснована на рентгенологічних симптомах: локалізації, формі, розмірах, щільності пухлинних утворів, а також стискуванні чи проростанні пухлиною навколишніх тканин, стану лімфатичних вузлів. Цей метод виявляє пухлину діаметром близько 2 см, проводить топічну діагностику пухлин матки та її придатків, дозволяє віддиференціювати солідні утвори яйників від кістозних, реєструвати екстракапсулярний ріст.
Термографія - це реєстрація інфрачервоного випромінювання людського тіла. За допомогою даного методу можлива рання діагностика патологічного процесу чи ознак покращання. Його застосовують при динамічному спостереженні за хворою, масових диспансерних оглядах у групах підвищеного ризику як допоміжний метод, а також для діагностики запальних захворювань геніталій, контролю за ефективністю протизапального лікування, діагностики туберкульозу жіночих статевих органів. Результати дослідження фіксують на термограмах.
Ультразвуковий метод дослідження (ехографія) - найбільш простий та безпечний. Він базується на здатності тканин різної щільності по різному відбивати чи поглинати ультразвукову енергію. За допомогою ультразвуку можна отримати відображення утворів, недосяжних для рентгенологічного дослідження через невелику щільність. Сучасна ультразвукова апаратура дозволяє досліджувати органи малого таза за допомогою різних датчиків: абдомінальних, вагінальних, ректальних. Ультразвук у гінекологічній практиці використовують для диференціації новоутворень матки та яєчників, діагностики позаматкової вагітності. Перевага методу полягає в його високій інформативності, правильному встановленні діагнозу, простоті дослідження і відсутності протипоказань. Для кращої візуалізації внутрішніх статевих органів дослідження проводять з наповненим сечовим міхурем після очисної клізми. З метою діагностики прохідності маткових труб проводять ультразвукове дослідження із застосуванням 20 % розчину галактози (еховіст).
ЕНДОСКОПІЧНІ МЕТОДИ ДОСЛІДЖЕННЯ
Ендоскопія - це дослідження порожнини внутрішніх органів шляхом огляду їх за допомогою спеціальних оптичних приладів з освітлювальним пристроєм. У гінекології застосовують лапароскопію, гістероскопію, кульдоскопію, кольпоскопію, цистоскопію, ректороманоскопію, діафоноскопію та ін.
Кольпоскопія - це огляд шийки матки і слизової оболонки вагіни за допомогою оптичного пристрою кольпоскопа, який дає збільшення в 10-30 разів. Цим методом можна виявити зміни епітелію шийки матки, передпухлинні стани, вибрати ділянку тканини для біопсії, а також спостерігати динаміку змін при тих чи інших методах лікування шийки матки та вагіни. Необхідні інструменти та обладнання: гінекологічне крісло, кольпоскоп, дзеркала, гінекологічний довгий пінцет, розчин Люголя, 3-4 % розчин оцтової кислоти, все, що потрібно для проведення біопсії. Кольпоскопію проводять до бімануального обстеження, а ложкоподібні дзеркала вводять дуже обережно. Оглядають виділення, шийку матки, протирають її марлевим тампоном. Кольпоскоп встановлюють на віддалі 20-25 см від поверхні, яку вивчають. Пучок світла наводять на шийку матки. Лікар, дивлячись в окуляри кольпоскопа, встановлює об’єктиви так, щоб отримати чітке зображення слизової оболонки вагінальної частини шийки матки, стінок вагіни чи зовнішніх статевих органів. Шийку матки оглядають за годинниковою стрілкою чи за зонами, які виділяють умовно. Звертають увагу на форму і величину шийки матки, її зовнішнє вічко, колір і рельєф слизової оболонки, межу плоского і циліндричного епітеліїв, на особливості епітеліальних і судинних тестів. Перший огляд через кольпоскоп проводять без обробки шийки матки (проста кольпоскопія). Потім шийку матки змащують 3 % розчином оцтової кислоти (розширена кольпоскопія). При цьому ектопії, мозаїка, ділянки дисплазії видно чіткіше, тому що під дією оцтової кислоти звужуються капіляри, зникає слиз із поверхні шийки матки. При розширеній кольпоскопії проводять пробу Шіллера. Під дією 20 % водного розчину Люголя нормальний зрілий багатошаровий плоский епітелій шийки матки, багатий глікогеном, зафарбовується в темно-коричневий колір (позитивна проба Шіллера). Усі патологічно змінені ділянки розчином Люголя не зафарбовуються або зафарбовуються у світло-жовтий колір. Таким чином, проба Шіллера дозволяє виявити патологічно змінені ділянки і межі ураження. Після кольпоскопії при необхідності проводять біопсію. У даний час застосовують кольпомікроскопію, при якій досліджувана ділянка поверхні оглядається при збільшенні в 160-280 разів. Тубус кольпомікроскопа вводять у вагіну, об’єктив підводять до слизової оболонки шийки матки. Дослідження проводять тільки після попереднього фарбування шийки матки 1 % розчином толуїдину синього чи гематоксиліном. Вивчають особливості будови ядер і цитоплазми поверхневого епітелію, ектопічні острівці, судини. Кольпомікроскопія доповнює ранню діагностику передракових станів і раку шийки матки.
Цервікоскопія - це огляд каналу шийки матки за допомогою спеціальних пристосувань (цервікоскона) через кольпоскоп (Е.В. Коханевич).
Гістероскопія - це метод огляду порожнини матки за допомогою гістероскопа, який має оптичну та освітлювальну системи. Її проводять для діагностики і контролю за ефективністю проведеного лікування, перед виконанням оперативних втручань і маніпуляцій у порожнині матки. Метод використовують при дисфункціональних маткових кровотечах, кровотечах у період менопаузи, підозрі на фіброміому матки, аденоміоз і рак ендометрію, аномаліях розвитку матки. Гістероскопію застосовують для проведення поліпектомії, висічення перегородок та синехій у порожнині матки, видалення сторонніх тіл та внутрішньоматкових спіралей з порожнини матки. Протипоказання до проведення гістероскопії: загальні інфекційні захворювання, тяжкий стан хворої при захворюваннях серцево-судинної системи, паренхіматозних органів, ІІІ-ІV ступені чистоти вагінального секрету, гострі запальні захворювання жіночих статевих органів. У даний час найширше застосовують контактну, газову чи рідинну гістероскопію. При всіх методиках гістероскопії дослідження починають із загального огляду стінок порожнини матки. Звертають увагу на рельєф слизової оболонки стінок матки, ендометрія, оглядають устя маткових труб. При необхідності проводять біопсію, пересікання синехій і перегородок, катетеризацію та бужування маткових труб. Після видалення гістероскопа з порожнини матки оглядають канал шийки матки.
Лапароскопія - це огляд органів черевної порожнини і малого таза за допомогою оптичних інстументів, введених через розріз передньої черевної стінки. При використанні розрізу через заднє склепіння застосовують кульдоскопію (мал. 4.12).
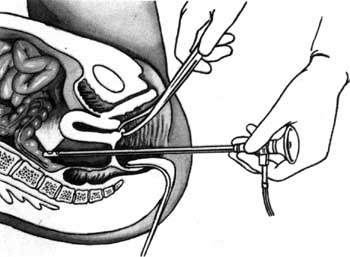
Мал. 4.12. Кульдоскопія.
Лапароскопію та кульдоскопію проводять для диференційної діагностики пухлини матки та її придатків, при підозрі на склерополікістоз, внутрішній ендометріоз, аномалію розвитку внутрішніх статевих органів, туберкульоз, позаматкову вагітність, а також для уточнення причин безпліддя та болю незрозумілої етіології. Протипоказання до проведення лапароскопії: легенева недостатність, інфекційні хвороби, гіпертонія, гострі запальні процеси статевих органів, менструація і вагітність, виражені спайки в черевній порожнині. До лапароскопії хвору готують так, як до порожнинної операції. Необхідний інструментарій: лапароскоп, який складається з троакара з боковим каналом для введення повітря й оптичної системи з освітлювальним пристроєм. Троакар та мандрен стерилізують. Оптичну систему обробляють спиртом. Необхідні стерильні інструменти і лікарські засоби: скальпель, кровозупинні затискачі, пінцети, хірургічна голка з голкотримачем, шприц з голками, 200-500 мл 0,5-0,25 % розчину новокаїну, щипці-кусачки для біопсій та ін. Лапароскопію проводять в операційній. Після обробки шкіри звичайним способом на місці розрізу здійснюють інфільтраційну анестезію 0,5 % розчином новокаїну (рис. 4.13).
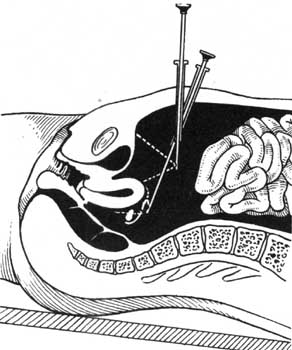
Рис. 4.13. Лапароскопія.
Перед лапароскопією необхідно накласти пневмоперитонеум, щоб створити простір для огляду. У черевну порожнину вводять до 2 л кисню, вуглекислого газу чи закису азоту. Черевна порожнина повинна сильно заповнитись газом, щоб при введенні троакара виключити небезпеку травмування органів черевної порожнини. Потім хвору переводять у положення Тренделенбурга. Скальпелем надрізають шкіру до 0,5 см, у черевну порожнину вводять троакар, який легко проходить через м’язеву стінку та очеревину. При проходженні всіх шарів черевної стінки відмічається симптом “провалу”. Після проколу черевної стінки троакар видаляють із футляра. Стерильний та нагрітий до температури тіла оптичний прилад вводять через футляр троакара в черевну стінку і проводять огляд органів малого таза. Для правильної орієнтації в черевній порожнині спочатку знаходять матку, далі оглядають яєчники, маткові труби, сальник, кишечник. При необхідності виконують певні маніпуляції та операції: біопсію, пункцію, електрокоагуляцію спайок, стерилізацію маткових труб, кістектомію, резекцію яєчників та ін. Після закінчення огляду прилад видаляють, газ випускають через футляр троакара. Після видалення футляра троакара на розріз шкіри накладають шов. Під час лапароскопії можливі ускладнення: поранення судин передньої черевної стінки, сальника, брижі кишечника і стінки кишки. У таких випадках рекомендована операція. Кульдоскопію проводять за допомогою лапароскопа, введеного через невеликий розріз у ділянці заднього склепіння вагіни. Після обробки зовнішніх статевих органів і вагіни дезінфекційними розчинами та парацервікальної анестезії хвору переводять у колінно-ліктьове положення. У вагіну вводять ложкоподібне дзеркало, оголюють шийку матки. Задню губу шийки матки захоплюють кульовими щипцями, у центрі заднього склепіння голкою роблять прокол. При цьому спонтанно створюється пневмоперитонеум. Потім за ходом голки розрізають заднє склепіння вагіни до 0,3-0,5 см, через розріз вводять троакар, мандрен видаляють і залишають оптичну систему лапароскопа. Під час огляду добре видно задню поверхню матки, яєчники і труби, огляд органів черевної порожнини обмежений, порівняно з лапароскопією.
Діафанаскопія - це дослідження тонкостінних органів за допомогою просвічування їх порожнини зсередини. У гінекологічній практиці застосовують везиковагінальну діафаноскопію, тобто просвічування стінок сечового міхура після введення цистоскопа. Цей метод використовують для вивчення меж сечового міхура при сечостатевих норицях і при випадінні передньої стінки вагіни, для визначення наявності цистоцеле, а також для диференційної діагностики пухлин органів малого таза. Дослідження проводять на гінекологічному кріслі. Сечовий міхур наповнюють 250-300 мл 3 % розчину борної кислоти, потім у нього вводять цистоскоп і вмикають освітлювальний пристрій. При кістомах, які прилягають до стінки сечового міхура, пухлина слабо просвічується, має сітчатий малюнок. Щільні пухлини з густим вмістом (фіброміома, густий колоїд і т.д.) при діафаноскопії не просвічуються.
Цистоскопія - це огляд слизової оболонки сечового міхура за допомогою цистоскопа. Цистоскоп - це катетероподібний ендоскопічний прилад з оптичною системою й освітлювальним пристроєм. Показання до цистоскопії: захворювання сечового міхура (запальні процеси, поліпи, камінці, пухлини) і статевих органів (рак матки і вагіни, хронічні запальні процеси, зміщення статевих органів, сечостатеві нориці). Протипоказання до цистоскопії: вузький сечовипускальний канал, занадто каламутна сеча (домішки крові, гною, солей), гострий уретрит та ін. Дослідження проводять на гінекологічному кріслі. Перед цистоскопією сечовий міхур заповнюють 200-250 мл 0,5 % розчину борної кислоти. Якщо є сечостатеві нориці, необхідно затампонувати вагіну або використати колінно-ліктьове положення чи положенняя Тренделенбурга. Цистоскоп обережно вводять у сечовий міхур. Для повного огляду обстеження проводять згідно з певним планом, орієнтуючись на пізнавальні пункти: внутрішній сфінктер, трикутник сечового міхура, отвори сечоводів, міжсечовідна складка, повітряний міхурець, який завжди є в наповненому сечовому міхурі й займає його найвищу зону. Цистоскоп повільно повертають навколо осі на 3600 і оглядають усі стінки сечового міхура. При цистоскопії визначають локалізацію патологічного процесу (набряк, виразки, туберкульозні горбики, камінці, сифілітичні папіломи, канцерозні маси тощо), характер секрету (слизовий, плівчастий, дифтеричний, просякнутий солями та ін.). Часто патологічні зміни в сечовому міхурі тісно пов’язані зі станом статевих органів (параметрит, рак шийки матки, сечостатеві нориці та ін.), тому цистоскопія є важливим методом для діагностики гінекологічних захворювань, особливо, коли потрібно уточнити стадію раку матки та діагностувати метастазування його в сечовий міхур.
Ректоскопія та ректороманоскопія. Ректоскопія - це огляд слизової оболонки прямої кишки за допомогою спеціального приладу з системою дзеркал та освітлювальним пристроєм (ректоскопа). При глибшому введенні ректоскопа можна дослідити нижній відділ сигмоподібної кишки (ректороманоскопія).


