За своїм розміщенням статеві органи жінки поділяються на зовнішні та внутрішні.
Зовнішні статеві органи
До зовнішніх статевих органів жінки (genitalia externa) відносять лобок, великі статеві губи, малі статеві губи, клітор, присінок вагіни (рис. 3.1).
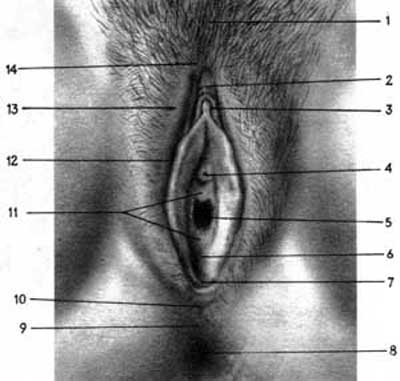
Мал. 3.1. Зовнішні статеві органи: 1. mons pubis; 2. preputium clitoridis; 3. glans clitoridis; 4.ostium urethrae externum; 5. ostium vaginae; 6.fossa vestibuli vaginae; 7.frenulum labiorum pudendi; 8. anus; 9. perineum; 10. comissura labiorum posterior; 11.hymen; 12.labia pudenda minora; 13. labia pudenda majora; 14. comissura labiorum anterior.
Лобок це найнижча ділянка передньої черевної стінки. Завдяки значному розвитку в цій ділянці підшкірної клітковини, він має вигляд підвищення і називається горбком Венери (mons Veneris). У статевозрілих жінок лобок вкритий волоссям із горизонтальною верхньою межею (оволосіння за жіночим типом). Ріст волосся вгору з конусоподібним звуженням його по середній лінії живота до пупка називають оволосінням за чоловічим типом.
У дівчаток, які не досягли статевої зрілості, на лобку немає волосся, у літніх жінок після припинення менструацій оволосіння лобка зменшується. Зазначений ріст волосся на лобку пов’язаний із функціонуванням яєчників.
Великі статеві губи (labia pudenda majora) - це дві поздовжньо розміщені шкірні складки із сполучнотканинною основою і жировим прошарком всередині. Обидві складки йдуть від лобка вниз і назад, обмежують з боків статеву щілину (rima pudendi). Довжина кожної із статевих губ складає 8 см, ширина - 2-3 см. Угорі великі статеві губи непомітно переходять у лобок і утворюють передню спайку (commissura labiorum anterior), а внизу вони сполучаються й утворюють задню спайку вагіни (commissura posterior), яка розміщена приблизно на 2-3 см вище. Відтягнувши задню спайку, можна виявити простір між нею і дівочою плівою - човноподібну ямку (fossa navicularis). У передній частині великих статевих губ віялоподібно розходяться закінчення круглих маткових зв’язок.
Простір між задньою спайкою вагіни і прямою кишкою називають промежиною (perineum). На шкірі промежини від задньої спайки вагіни до заднього проходу тягнеться у вигляді лінійного рубця так званий шов промежини (raphe perinei). Висота промежини ззовні становить 3-4 см, у глибину вона поступово звужується, задня стінка вагіни поступово наближається до прямої кишки і ведмежовується лише сполучнотканинним прошарком. Простір між зовнішнім отвором заднього проходу і куприком називають задньою промежиною. У товщі великих статевих губ знаходяться жирова клітковина та венозні сплетення. У верхній їх половині закінчуються пучки (lig. teres uteri).
У нижній третині глибоко під шкірою у товщі великих губ розміщені бартолінієві залози (glandulae Bartolini). Якщо захопити пальцями нижній край великої статевої губи, то можна пропальпувати бартолінієву залозу як округле тіло завбільшки з горошину чи біб. Бартолінієві залози мають альвеолярно-трубчасту будову. Кожна залоза складається з кількох часточок, кожна з яких у свою чергу, складається з декількох альвеол, вистелених всередині залозистим епітелієм і мають вивідні протоки, що з’єднуються в одну спільну вивідну протоку завдовжки 1,5-2 см, яка відкривається біля входу у вагіну на внутрішній поверхні малих статевих губ, там, де вони зливаються з великими губами.
Бартолінієві залози виробляють прозорий секрет лужної реакції.
Малі статеві губи (labia pudenda minora) розміщені досередини від великих статевих губ у вигляді двох паралельних складок слизової оболонки й обмежують присінок вагіни. Верхній їх кінець розщеплюється на дві складки. Одна з них йде над клітором і, з’єднуючись з такою ж із протилежного боку, утворює крайню плоть клітора (preputium clitoridis). Задні кінці малих губ утворюють вуздечку (frenulum labiorum pudendi). Між малими статевими губами знаходиться присінок вагіни (vestibulum vaginae). У товщі малих статевих губ розміщені цибулини присінка (bulbus vestibuli).
Клітор (clitoridis) складається з двох сполучених між собою печеристих тіл (corpora cavernosum clitoridis) . Він має вигляд невеликого горбка у передньому куті статевої щілини. У ньому розрізняють голівку і тіло, яке складається з печеристих тіл і ніжки, що прикріплюються до окістя лобкових і сідничних кісток. Клітор має велику кількість судин і нервів, а в його шкірі дуже багато нервових закінчень. Сальні залози, на які багатий клітор, виділяють смегму. Функціонально клітор є органом статевого відчуття.
Цибулина присінка вагіни (bulbus vestibuli) – це непарне густе венозне сплетення за типом кавернозного тіла, яке покрите білковою оболонкою. Цей утвір складається з двох частин (правої та лівої), розміщених в основі великих і малих статевих губ у ділянці присінка і нижнього відділу вагіни, що підковоподібно охоплюють спереду вхід у вагіну. Передні (верхні) звужені частини цибулини, з’єднуючись, охоплюють зверху сечовидільний канал. Задні (потовщені) кінці бокових частин цибулини присінка прикривають і прилягають до бартолінієвих залоз. Кожна з бокових частин цибулини ззовні знизу частково прикрита цибулинно-печеристим м’язом.
Присінок піхви (vestibulum vaginae) - це простір, обмежений спереду клітором, ззаду - задньою спайкою статевих губ, з боків - внутрішньою поверхнею малих статевих губ. Угорі збоку вагіни він межує з дівочою плівою. У присінок вагіни відкриваються зовнішній отвір уретри, вивідні протоки великих залоз присінка.
Дівоча пліва (hymen) - це сполучнотканинна перетинка, яка закриває вхід у вагіну. Вона вкрита багатошаровим плоским епітелієм. В основі дівочої пліви містяться м’язові елементи, еластичні волокна, кровоносні судини і нерви. У ній є отвір. Залежно від його форми і розташування, дівоча пліва може мати вигляд кільця, півмісяця, зубця тощо. Іноді дівоча пліва має два або декілька отворів, зрідка буває суцільною (без отворів). Під час першого статевого акту дівоча пліва розривається, що супроводжується кровотечею. Після її розриву залишаються гіменальні сосочки. У деяких випадках дівоча пліва добре розтягується і не розривається під час статевого акту.
Промежина (perineum) - це простір між задньою спайкою і прямою кишкою, м’язово-фасціальний утвір. На шкірі промежини помітна лінія, що йде від задньої спайки до прямої кишки. Це шов промежини. Висота промежини становить 3-4 см.
Внутрішні статеві органи
До внутрішніх статевих органів (genitalia interna) належать вагіна (vaginae, colpos), матка (uterus), маткові труби (tubae uterinae), яєчники (ovarium, oophoron) (рис. 3.2).
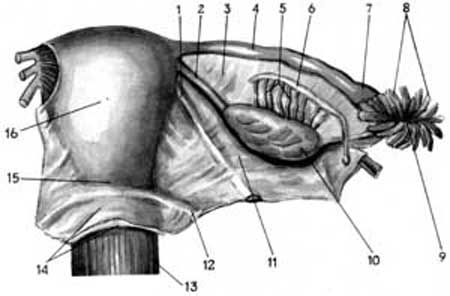
Мал. 3.2.Матка і додатки (вигляд ззаду, за Р.Д.Синельниковим) 1.lig teres uteri; 2. lig ovarii proprium; 3.mesosalpinx; 4. tuba uterina; 5. epophoron; 6.ductus epophoron longitudinalis; 7. ampulla tubae; 8. fimbria tubae; 9. ostium abdominale tubae uterinae; 10. ovarium; 11, lig. latum uteri; 12. plica rectouterina;13. vaginae ;14. peritoneum;15. cervіx uteri; 16. corpus uteri.
Вагіна - це м’язово-еластична трубка, яка сполучає матку із зовнішнім середовищем. В її верхню частину виступає вагінальна частина шийки матки, внаслідок чого утворюються переднє, заднє і два бокових склепіння. Заднє склепіння (9-10 см) глибше, ніж переднє. Вагіна знаходиться позаочеревинно і лише заднє склепіння покрите очеревиною.
Стінка вагіни складається з трьох шарів: внутрішній - слизова оболонка, яка покрита багатошаровим плоским епітелієм і не має залоз; середній - м’язовий (середній – кільцеподібний, внутрішній і зовнішній - поздовжній); третій - сполучнотканинна основа, яка містить окремі м’язові волокна. Товщина стінки вагіни становить 3-4 см.
Виділення з вагіни складаються із транссудату, злущеного епітелію і паличок Дедерлейна. У період статевої зрілості вони мають слабокислу і кислу реакцію (pH - 3,8-4,5), тому що в них міститься до 0,5 % молочної кислоти.
Слизова оболонка вагіни має поперечні складки (columnae rugarum), які після пологів згладжуються. Завдяки цій складчастості вагінальна трубка може значно розтягуватись у довжину, що й буває під час родів при проходженні плода через вагіну.
Залежно від характеру мікрофлори, розрізняють чотири ступені чистоти вагінального вмісту. При першому ступені чистоти у вагінальних виділеннях немає патогенних бактерій, є лише палички Дедерлейна та клітини епітелію; при другому ступені є палички Дедерлейна, клітини епітелію, поодинокі лейкоцити і в невеликій кількості -різні види бактерій; при третьому ступені паличок Дедерлейна мало, але є клітини епітелію, різні коки і багато лейкоцитів; при четвертому ступені паличок Дедерлейна немає, є небагато епітеліальних клітин і дуже багато лейкоцитів. Передня стінка вагіни прилягає до сечового міхура і сполучена з ним пухкою сполучною тканиною, утворюючи міхурово-вагінальну перегородку (septum vesicovaginalis). Із сечовивідним каналом передня стінка вагіни зв’язана більш інтимно щільною сполучнотканинною уретрально-вагінальною перегородкою (septum urethrovaginalis), за рахунок якої цей відділ вагіни є товстіший за задню стінку. Остання безпосередньо прилягає до прямої кишки. У середніх відділах задня стінка вагіни відділена від прямої кишки не значно вираженим очеревинно-промежинним апоневрозом (septum rectovaginalis). У бокових відділах з обох сторін у стінках вагіни проходять рудиментарні утвори, які складають залишки первинної нирки (вольфові тіла), які називають гартнеровим ходом.
Матка (uterus) - це гладком'язовий порожнистий орган, який має грушоподібну форму, трохи сплющену в передньо-задньому напрямі. Вага її - 50 г, довжина - 8 см, ширина (від одного трубного кута до іншого) 5 см. Товщина стінок матки складає 1-2 см (рис.3.2).
У матці розрізняють тіло (corpus uteri) і шийку (cervіx uteri). Зверху тіло обмежене масивним куполоподібним дном (fundus uteri). По боках обидві поверхні органа утворюють ребра матки (margo uteri dexter et sinister). Порожнина матки (cavum corporis uteri) має вигляд щілини трикутної форми з основою, повернутою до дна. У кутах основи відкриваються отвори маткових труб (tubae uterinae). Місце переходу тіла матки в шийку звужене і називається перешийком (isthmus uteri). Перешийок - це канал довжиною близько 1 см, який зверху переходить у порожнину матки, а знизу - в шийковий канал. Він має анатомічний і гістологічний зів. Анатомічний зів відповідає місцю щільного прикріплення очеревини до матки спереду. Гістологічний зів - межа переходу слизової матки в слизову шийки. За морфологічною будовою перешийок матки подібний і на шийку, і на тіло матки: за будовою слизової оболонки - на тіло матки, а за будовою м’язових стінок - на шийку.
До кінця 3-го місяця вагітності з перешийка, нижнього відділу тіла матки і верхнього відділу шийки матки починає формуватися нижній сегмент матки. До кінця вагітності висота нижнього сегмента становить 6 см. При родах він розтягується і до кінця першого періоду пологів висота його досягає 10-12 см.
Шийка матки має витягнуту циліндричну форму, довжина її в середньому становить 3 см. Нижня третина шийки охоплюється вагіною, тому доступна для вагінального дослідження. Шийка матки ділиться на дві частини: надвагінальну (portio supravaginalis) та вагінальну (portio vaginalis). Канал шийки матки (canalis cervicis uteri) має внутрішнє (orificium internum canalis cervicalis) і зовнішнє (orificium externum canalis cervicalis) вічка. Зовнішнє вічко цервікального каналу в жінок, які не народжували, має точкову форму, після родів -щілиноподібну. Його обмежують передня (labium anterius) і задня (labium posterius) губи.
У тілі матки розрізняють три шари: слизову оболонку (ендометрій), м’язовий шар (міометрій), серозний покрив (периметрій). Очеревина покриває матку на більшій частині її поверхні. Спереду матка покрита очеревиною до рівня перешийка, тому міхурово-маткова заглибина (excavatio vesicouterina) менш глибока, ніж прямокишково-маткова (excavatio rectouterina). Ззаду очеревина покриває тіло матки, шийку матки і склепіння вагіни. Переходячи на пряму кишку, очеревина утворює прямокишково-маткову заглибину (excavatio rectouterina) - простір Дугласа. Бокові стінки матки не покриті очеревиною, тому що очеревина з передньої і задньої поверхонь тіла матки відходить у сторони, покриваючи великі судини. Потім обидва листки очеревини з’єднуються, утворюючи парну широку зв’язку (lig. latum uteri). У товщі широкої зв’язки матки по вільному краю вгорі проходить маткова труба, нижче знаходиться власна зв’язка яєчника (lig.ovarii proprium), позаду і спереду - кругла зв’язка матки (lig. teres uteri). В основі широкої зв’язки, товщі навколоматкової клітковини (parametrium) проходять сечовід і маткова артерія, розміщені маткові й вагінальні венозні та нервові сплетення.
У нормі матка відносно поздовжньої осі таза нахилена допереду (anteversio uteri). Тіло матки з шийкою утворює тупий кут, відкритий допереду (anteflexio uteri).
Яєчник (ovarium) - це парна жіноча статева залоза (мал.3.2). Його маса 5-8 гр. Розміри яєчника такі: довжина становить 3-4 см, ширина - 2 см, товщина - 1 см. За допомогою брижі (mesovarium) він фіксується до заднього листка широкої зв’язки матки. Яєчник має два кінці (трубний і матковий), дві поверхні (медіальну і латеральну), два краї (передній брижовий і задній вільний). Поверхня його покрита зародковим епітелієм, тому яєчник - єдиний орган, який розміщується інтраперитонеально, але не покритий очеревиною. Між листками брижі залози знаходиться клітковина, яка з’єднується з боковими відділами клітковинного простору параметрія, в якому проходять основні судини і нерви малого таза, а також тазові відділи сечоводів. Межа очеревини чітко візуалізується вздовж брижового краю яєчника. Тут знаходяться і ворота залози (hilus ovarii), через які проходять судини. В яєчнику розрізняють епітелій, що вкриває вільну поверхню, білкову оболонку, кірковий і мозковий шари. Покривний епітелій яєчника (зародковий) у період внутрішньоутробного розвитку і раннього дитинства бере участь у формуванні первинних фолікулів.
Білкова оболонка складається зі сполучної тканини, волокна якої розташовані паралельно до поверхні яєчника.
У кірковому шарі містяться численні первинні фолікули, фолікули в різних стадіях розвитку, жовті тіла та їх залишки.
Мозковий шар яєчника складається зі сполучнотканинної строми з домішками м’язових волокон. У стромі проходять численні судини і нерви.
Яєчники виконують генеративну і гормональну функції. В період статевої зрілості в них відбувається процес дозрівання яйцеклітини, що ритмічно повторюється. У залозі виробляються статеві гормони, які впливають на весь організм жінки, зокрема на статеві органи. Гормони яєчника синтезуються у фолікулі та жовтому тілі.
До стінки таза яєчник приєднують зв’язки, які підвішують його (lig suspensorium ovarii). В їх товщі проходять судини залози (vasa ovarica). До матки вона приєднується власною зв’язкою (lig ovarii proprium).
Маткові труби (tubae uterinae). Починаються від кутів матки (біля дна), йдуть між листками широких зв’язок у бік стінок таза і закінчуються лійкоподібно (infundibulum) (мал.3.2). Довжина труби - 10-12 см. У ній розрізняють такі частини: інтерстиціальну (pars interstitialis), перешийкову (pars isthmica), ампулярну (pars ampullaris). Ширина просвіту труби в інтерстиціальній частині близько 1 мм, в ампулярній - 6-8 мм.
Стінки маткової труби складаються з трьох шарів: слизової, м’язової оболонок і серозного (очеревинного) покриву. Слизова оболонка маткової труби утворює поздовжні складки. Величина та їх кількість збільшуються у напрямку до ампулярного кінця труби. Слизова оболонка вкрита одношаровим циліндричним миготливим епітелієм, війки якого обернені й рухаються в напрямку матки. Між клітинами миготливого епітелію розташовані секреторні клітини. Вони виділяють секрет у порожнину труби у другій фазі менструального циклу.
М’язовий шар маткової труби складається із зовнішнього (поздовжнього), середнього (циркулярного) та внутрішнього підслизового (теж поздовжнього) шарів.
Очеревина вкриває маткову трубу вгорі і з боків. До нижнього її відділу прилягає параметральна клітковина, через яку до маткової труби проходять судини і нерви.
В ампулярній частині маткової труби відбувається запліднення (злиття яйцеклітини зі сперматозоїдом). По матковій трубі запліднена яйцеклітина переміщується в порожнину матки. Це відбувається, головним чином, завдяки скороченню м’язів маткових труб. За рахунок послідовного скорочення м’язів утворюються перистальтичні рухи,
яйцеклітина пересувається в бік матки. Допомагає цьому миготливий епітелій маткової труби.
Зв’язковий апарат матки та яєчників
Положення матки, маткових труб і яєчників у малому тазу залежить від стану м’язів, фасцій тазового дна, а також зв’язкового апарату.
У нормі матку з матковими трубами та яєчники утримують підвішувальний, закріплювальний, підтримувальний (опорний) апарати.
Підвішувальний апарат включає круглі, широкі, лійково-тазові та власні зв’язки.
Круглі зв’язки (lig.rotundum s. teres), що складаються з гладких м’язових волокон і сполучної тканини, відходять майже від самих рогів матки попереду місця відходження маткових труб і, розміщуючись під переднім листком широких зв’язок, йдуть в обидві сторони до бокових стінок таза і входять кожна через внутрішнє пахове кільце в паховий канал. Пройшовши по паховому каналу, круглі маткові зв’язки виходять через зовнішнє пахове кільце назовні, віялоподібно розщеплюються і, з’єднуючись між собою, прикріплюються до передньої поверхні лобкової кістки.
Широкі зв’язки матки (lig. latum uteri) - це подвійні листки очеревини, що йдуть від бокових стінок матки до бокових стінок таза. У верхніх відділах широких зв’язок проходять маткові труби, у задніх їх листках знаходиться яєчник. Між листками містяться клітковина, судини і нерви.
Власна зв’язка яєчника (lig. ovarii proprium) починається від дна матки (нижче від місця відходження маткових труб) і йде до яєчника.
Лійково-тазові зв’язки є продовженням широких зв’язок, йдуть вони від маткової труби до стінки таза.
Підвішувальна зв’язка яєчника (lig. suspensorium ovarii) - це найрухоміша частина широкої зв’язки матки. Вона утримує яєчник і частину маткової труби в підвішаному стані (у ній проходять яєчникова артерія і вена).
Закріплювальний апарат матки - це:
- крижово-маткова зв’язка (lig. sacro-uterinum), яка відходить від задньої стінки матки в ділянці, що відповідає внутрішньому зіву, оточує пряму кишку і прикріплюється до внутрішньої поверхні крижів;
- основна зв’язка (кардинальна) (lig. cardinale) - сполучнотканинні тяжі із гладком’язовими волокнами, що йдуть від нижнього відділу матки до бокових стінок.
Підтримувальний (опорний) апарат матки становлять м’язи і фасції тазового дна. Тазове дно має величезне значення для утримування внутрішніх статевих органів у фізіологічному положенні.
У підтримувальний апарат входять три шари м’язів і фасцій тазового дна.
Передній (зовнішній) шар м’язів тазового дна складається з таких м’язів:
-m. bulbo-spongiosus - охоплює вхід у вагіну, починається від сухожильного центру і прикріплюється до стінок вагіни, при скороченні стискає вхід у вагіну;
- сіднично-печеристий м’яз (m.ischio-cavernosus) - починається від нижньої гілки сідничної кістки і прикріплюється до клітора;
- зовнішній сфінктер заднього проходу (m. sphincter ani externus) - м’яз, який оточує нижній відділ прямої кишки, глибокі пучки цього м’яза починаються від верхівки куприка, охоплюють задньопрохідний отвір і закінчуються в сухожильному центрі промежини (centrum tendineum perinei);
- поверхневий поперечний м’яз промежини (m.transversus perinei superficialis) - починається від сухожильного центру, йде вправо і вліво, прикріплюється до сідничних горбів.
Середній шар м’язів тазового дна - сечостатева діафрагма (diaphragma urogenitale) - займає передню половину виходу з таза і являє собою трикутну м’язово-фасціальну пластинку, розміщену між симфізом, лобковими і сідничними кістками. Через неї проходять сечовидільний канал і вагіна. У передньому відділі сечостатевої діафрагми, між її листками, знаходяться м’язові пучки, які оточують сечовивідний канал і зовнішній його сфінктер; у задньому відділі діафрагми, між її листками, розміщені м’язові пучки, які йдуть у поперечному напрямку, - глибокий поперечний м’яз промежини (m. transversus perinei profundus). Він починається від нижніх гілок лобкових і сідничних кісток та прямує до сухожильного центру.
Внутрішній шар м’язів тазового дна називають діафрагмою таза (diaphragma pelvis).
Він утворюється м'язом, який піднімає задній прохід (m. levator ani). М’язові пучки його починаються від кісток таза, йдуть у трьох напрямках, прикріплюючись до куприка. М’яз, який піднімає задній прохід, утворений лобково-куприковим (m. pubococcygeus) і клубово-куприковими м’язами (m. iliococcygeus). Сіднично-куприковий (m. ischiococcygeus) м’яз є рудиментарним. При порушенні цілості чи при втраті тонусу внутрішнього шару тазового дна, як правило, мають місце опущення і випадання стінок вагіни, а також матки.
КРОВОПОСТАЧАННЯ, ЛІМФАТИЧНА СИСТЕМА, ІННЕРВАЦІЯ ЖІНОЧИХ СТАТЕВИХ ОРГАНІВ
Зовнішні статеві органи кровопостачаються з внутрішньої парної статевої артерії (a. pudenda interna), яка відходить від внутрішньої клубової артерії (a. iliaca interna); зовнішньої статевої артерії (a. pudenda externa), яка починається від стегнової артерії і піднімається вгору медіально від зовнішнього кільця пахового каналу; a. obturatoria, яка відходить від внутрішньої клубової артерії, зовнішньої сім’яної артерії (a. spermatica interna)-гілочки зовнішньої клубової артерії (a. iliaca interna) (рис.3.3).
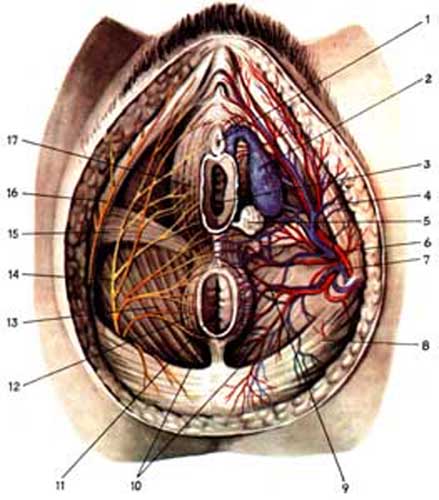
Мал.3.3.Судини і нерви зовнішніх статевих органів (за В.Н.Воробйовим) 1 ostium urethrae externum; 2. bulbus vestibuli; 3. ostium vaginae; 4. m ischiocavernosus;5. glandula vestibularis major;6.a. pudenda interna;7.v. pudenda interna ;8.m gluteus maximus;9. a., v. rectalis inferior;10. fossa ischiorectalis; 11. Anus;12.m. sphincter ani externus;13.m. levator ani;14.n. pudendus;15.m. transversus perinei superficialis;16.rr. perinealis nervi cutanei femoris posterioris;17.m. bulbospongiosus.
Паралельно до артерії йдуть однойменні вени. Відтік здійснюється через v. pudenda interna. Від внутрішньої парної статевої артерії до зовнішніх статевих органів відходять основні гілки: артерія промежини (a. perinealis), що розпадається на гілочки, які називають задніми гілками статевих губ (vasa pudenda ext. inferior a. pudenda ext. super), артерія клітора (a. clitoridis), від якої відходять артерії присінка вагіни (a. bulbi vestibuli vaginae), невеликі гілочки до сечовивідного каналу. Від внутрішньої парної статевої артерії до прямої кишки відходять гілки гемороїдальні артерії (a. haemorrhodalis).
Внутрішні статеві органи кровопостачаються кров’ю із судин, які відходять безпосередньо від аорти (яєчникова артерія) і внутрішньої клубової артерії (маткова артерія) (рис. 3.4).
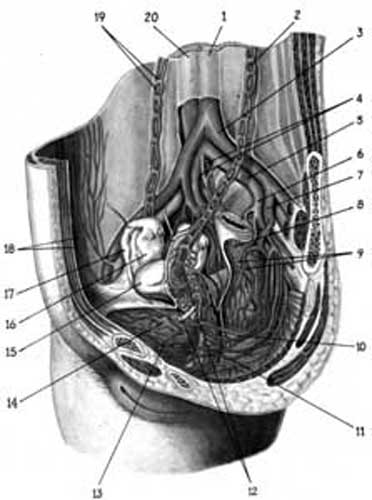
Мал.3.4.Артерії і вени тазових органів (за Р.Д.Синельниковим). 1.aorta abdominalis;2. A.v. ovaricae sinistrae; 3.a. iliaca communis sinistra;4. A. і v. sacralis medianae ;5.v. iliaca communis sinistra; 6. v. Iliaca interna; 7.rectum; 8.aa.і vv. rectalis mediae;10.a.uterina; 11.a.vesicalis inferior ;12. plexus venosus uterinus; 13. plexus venosus vesicalis;14. vesica urinaria 15. uterus; 16.ovarium ;17.tuba uterina ;18.a.і v. epigastrica inferior; 19.a. і vv. ovaricae dextrae; 20.v.cava inferior.
Матка отримує артеріальну кров з маткової (a. uterina) і, частково, яєчникової артерій (a. ovarica). Маткова артерія кровозабезпечує матку, широку і круглу маткові зв’язки, маткові труби, яєчники і вагіну, йде в основі широкої зв’язки матки вниз і медіально, перехрещується із сечоводом і, віддавши до шийки матки і вагіни (на рівні перешийка матки) вагінальну артерію (a. vaginalis), повертається вгору і піднімається по ребру матки до її кута (мал.3.5).
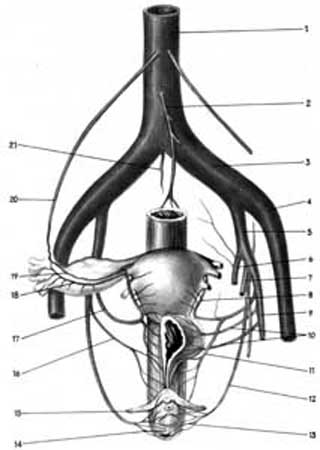
Мал.3.5. Артерії тазових органів (схема за Martius з змінами за С.Н.Давидовим,1982). 1. aorta abdominalis; 2.a. mesenterica inferior; 3. a. iliaca communis ;4.a. iliaca externa ;5. a. iliaca interna ;6.a.glutea superior; 7. a.glutea inferior; 8. a.uterina 9.a. umbilicalis; 10. aa.vesicalis; 11.a. vaginalis; 12.a.pudenda interna; 13.a.perinealis; 14. a. rectalis inferior; 15.a.clitoridis;16. a. rectalis media;17.a.uterina; 18. r. tubarius;19.r. ovaricus; 20. a. ovarica 21.a.sacralis media.
У жінок, які народжували, артерія характеризується звивистістю. Вона віддає гілки до тіла матки, труби (ramus tubarius) і яєчника (ramus ovaricus), що утворюють множинні розгалуження в м’язовій і слизовій оболонках, особливо виражені при вагітності. Яєчники і маткові труби кровозабезпечуються в основному за рахунок яєчникової артерії, яка відходить від черевної аорти й опускається в таз разом із сечоводом. Підходячи до зв’язки, яка підвішує яєчник, яєчникова артерія віддає гілочки до яєчників, анастомозує з яєчниковими гілками маткової артерії (мал.3.5). Від яєчникової артерії відходять також трубні гілочки, які анастомозують з однойменними гілками маткової артерії. Верхня частина вагіни забезпечується кров’ю з низхідних гілок маткової артерії, середня частина - з вагінальних гілок нижньої міхурової артерії (a. vesicalis inferior), нижня частина -з гілок внутрішньої статевої артерії і середньої прямокишкової артерії (a. reсtalis media), гілок внутрішньої клубової артерії. Від внутрішньої статевої артерії відходять гілки, які йдуть до входу в вагіну. Вагіна кровозабезпечується за рахунок гілок внутрішньої клубової і вагінальної артерій (низхідна гілка маткової артерії). Вагінальна артерія відходить від маткової на рівні шийки матки і продовжується по бокових стінках вагіни, живлячи її верхній відділ.
Кровозабезпечення яєчників здійснюється за рахунок яєчникової чи сім’яної артерії, яка бере початок від аорти (рідше - від ниркової артерії) (мал.3.5). Яєчникова артерія при відходженні від аорти в малому тазу йде поряд із сечоводом, особливо близько - в ділянці лійково-тазової зв’язки. Безпосередньо до яєчника судини йдуть через брижу, яка й отримала назву воріт яєчника.
Поряд з артеріями статевих органів ідуть однойменні вени, які в параметрію утворюють сплетення (міхурове, маткове, прямокишкове, яєчникове і т.д.) (рис. 3.6).
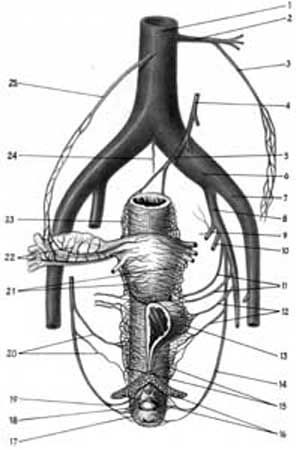
Мал.3.6. Вени тазових органів (схема за Martius з змінами за С.Н.Давидовим,1982). 1.v.cava inferior ;2.v.renalis sinistra; 3. v. ovarica sinistra ;4.v. mesenterica inferior; 5. v. rectalis superior; 6. v. iliaca communis; 7. v. iliaca externa ;8. v.iliaca interna; 9. v.glutea superior;10. v. glutea inferior; 11. vv.urinaria ;12. v.vesicalis; 13. plexus venosus vesicalis;14.v.pudenda interna; 15. plexus venosus vaginalis; 16.crura clitoridis ;17.v. rectalis inferior ;18. bulbus vestibuli; 19.v. clitoridis ;20. v.v.vaginalis; 21. plexus venosus uterinus; 22. plexus venosus pampiniformis; 23. plexus venosus rectalis; 24.v.sacralis mediana; 25.v. ovaricae dextrae.
Лімфатична система
Лімфатична система жіночих статевих органів складається з густої сітки лімфатичних судин і лімфатичних вузлів (рис. 3.7).
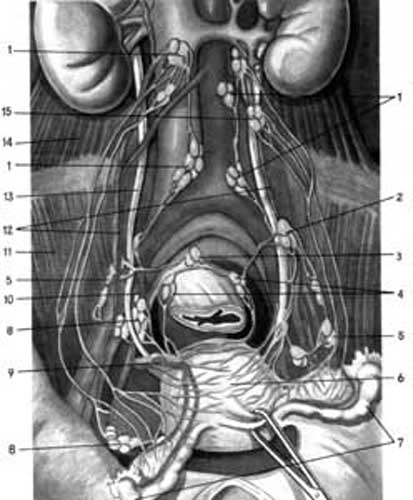
Мал. 3.7.Лімфатична система тазових органів (Давидов С.Н.,1982). 1.n.l.lumbalis; 2. n.l. iliaci communes ;3. n.l. sacralis; 4. n.l. rectalis; 5. n.l. Iliaci externi; 6. uterus; 7. tuba uterina ;8. n.l. iliaci interna; 9. a.uterina ;10. a. Iliaca interna; 11. m.Iliacus; 11. a.ovarica 13. ureter ;14.m.guadratus lumborum; 15. n.l. ovarici.
Розрізняють глибокі й поверхневі пахвинні, зовнішні й внутрішні клубові, крижові й поперекові (парааортальні) лімфатичні вузли і лімфатичні вузли (foramen obturatorium). Крім того, в клітковині таза розсіяні поодинокі лімфатичні вузли. Лімфовідтік від зовнішніх статевих органів і нижньої третини вагіни здійснюється в пахвинні вузли. У ці ж вузли йде лімфовідтік через круглі маткові зв’язки від вузлів дна матки. З верхньої третини вагіни, шийки матки і нижнього склепіння матки лімфовідтік здійснюється в крижові, затульні, зовнішні й внутрішні клубові, а також у параметральні і параректальні вузли. Від верхньої частини тіла матки, маткових труб і яєчників лімфа збирається в поперекові вузли. Лімфатичні судини слизової оболонки матки утворюють двошарову сітку, яка розташована в підслизовій тканині.Поверхневі та глибокі лімфатичні капіляри слизової каналу шийки матки з”єднуються в вузькі прямокутні, овальні, ромбоподібні петлі, які розміщуються по довжині каналу. Вони розташовані під прямим кутом до петель вагінальної частини шийки матки, які розміщені в горизонтальному напрямку.Діаметр капілярів коливається від 16 до 30 мкм.
Лімфовідток від тіла і шийки матки здійснюється по судинах, які беруть початок в лімфатичній сітці глибокого серозного шару та впадають в крупні бокові колектори розміщені вертикально вздовж ребер матки. Від цих колекторів лімфовідток здійснюється по судинах, які йдуть в горизонтальному напрямку між листками широкої зв’язки до регіонарних лімфатичних вузлів тазу. Від дна матки та рогів матки лімфа відтікає по передній чи задній поверхні маткової труби та яєчника, рідше-по верхньому краю чи під трубою. Частина судин йде в напрямку власних зв’язок яєчників та круглих зв’язок матки.
Лімфатичні судини, які несуть лімфу від дна та верхньої частини тіла матки анастомозують з судинами маткової труби, яєчника, утворюючи між листками їх брижі сплетення. З цього сплетення виходять колектори, які в товщі зв”язки, яка підвішує яєчник, йдуть поряд з яєчниковими судинами до лімфатичних судин аортальної групи.
Лімфатичні судини тазу :підчеревні, крижові, зовнішньо здухвинні, нижні здухвинні, загальні здухвинні, аортальні.
Іннервація внутрішніх статевих органів
Іннервація внутрішніх статевих органів здійснюється за рахунок як симпатичної, так і парасимпатичної частини вегетативної нервової системи ( рис. 3.8.а).
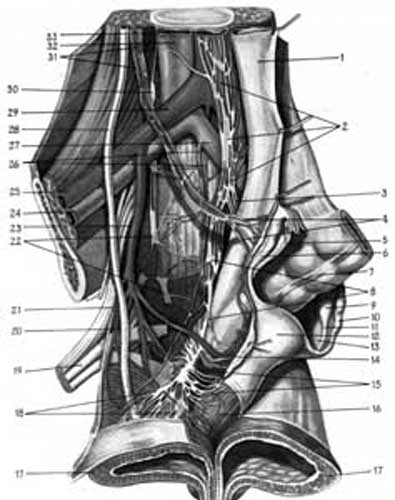
Мал. 3.8.а. Нерви і нервові сплетення тазу (за Р.Д.Синельниковим). Загальний вигляд. 1. perineum; 2. plexus hypogastricus superior ;3. plexus hypogastricus inferior sinister; 4. plexus ovaricus; 5. ovarium dextrum; 6. tuba uterina dextrae; 7.colon sigmoideum;8. plexus hypogastricus inferior dexter; 9. ovarium sinistrum ;10. tuba uterina sinistra; 11.lig. ovarii proprium;12. uterus;13.lig.latum uteri; 14.a.uterina; 15. plexus uterovaginalis ;16. vagina; 17. vesica urinaria; 18. plexus vesicalis; 19. plexus sacralis ; 20. a.vesicalis; 21.a.umbilicalis ;22.ganglion trunci sympathici ;23.a. iliaca interna dextra; 24. v. iliaca externa dextra; 25.a. iliaca externa dextra; 26.vasa sacralia mediana; 27.v. iliaca communis sinistra; 28.ureter ;29. v. iliaca communis dextra; 30.ganglion trunci sympathici ;31. vasa ovarica dextra; 32. v.cava inferior; 33. aorta abdominalis.
Матка іннервується волокнами симпатичного походження, до них приєднуються спинномозкові волокна (n. vagus, n. phrenicus, rami communicantes) і крижове сплетення (рис. 3.8.б).
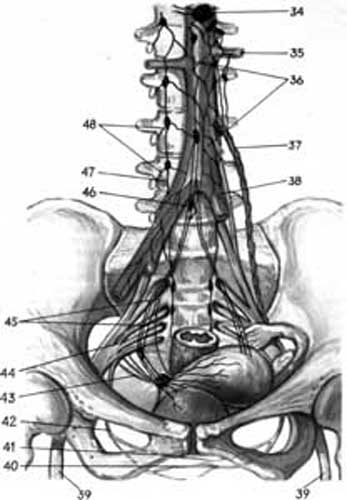
Мал. 3.8.б. 34. plexus celiacus; 35.a.renalis sinistra; 36. plexus aortscus abdominalis; 37. plexus ovaricus ;38. plexus iliacus; 39.n.ischiadicus;40.nn.perinealis; 41.n.dorsalis clitoridis ;42. n. pudendus 43.nn.splanchnici pelvici; 44. plexus sacralis; 45. plexus hypogastricus inferior; 46.plexus hypogastricus superior; 47. truncus sympathicus ;48.rami communicantes.
Тіло матки іннервується за рахунок симпатичних волокон підкрижового нерва (верхнього підчеревного сплетення), який починається від черевного аортального сплетення. Перешийок матки іннервується тазовим (нижнім підчеревним) сплетенням. Воно також іннервує пряму кишку, сечовий міхур, сечоводи, вагіну. Це сплетення парне і розміщене з обох боків матки.
Матка іннервується гілками матково-вагінального сплетення, утвореного переважно нижньо-передніми відділами нижнього підчеревного сплетення.
Шийка матки і вагіна іннервуються парасимпатичними нервами, які йдуть від матково-вагінального сплетення. Яєчники отримують іннервацію від яєчникового сплетення, до якого підходять нервові волокна аортального і ниркового сплетень. До зовнішніх статевих органів йдуть гілочки статевого нерва, який бере початок від крижового внутрішнього нерва (n. splanchnici sacrales).
Маткові труби іннервуються частково від яєчникового сплетення, частково – від матково-вагінального.
Відношення очеревини до органів таза
Парієтальна очеревина, опускаючись із передньої стінки в таз, покриває сечовий міхур (верхівку, передню, бокові й задню стінки – залежно від його наповнення). Спорожнений сечовий міхур спереду прилягає до симфізу та горизонтальних гілок лобкових кісток та відділений від них великою кількістю передочеревинної та передміхурової клітковини. Із сечового міхура очеревина переходить на передню поверхню перешийка, потім - тіла матки, утворюючи матково-міхуровий простір (заглибину) (excavatio vesicouterina). Досягнувши дна матки, очеревина переходить на задню поверхню тіла, далі - на надвагінальну частину шийки та опуклу поверхню заднього склепіння вагіни (покриваючи 1/5 верхньої частини його задньої стінки). Потім очеревина знову піднімається вгору по ампулярній частині прямої кишки, покриваючи її спереду і з боків (рис. 3.9.а).
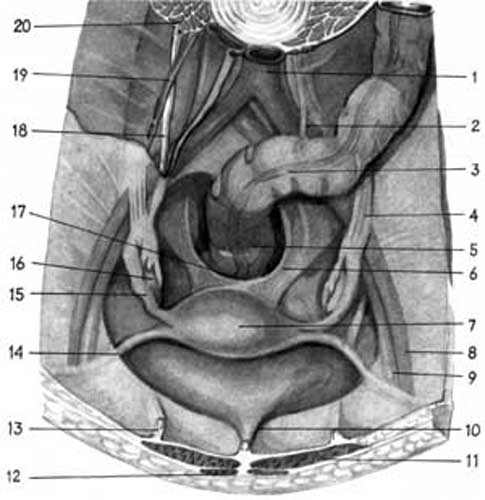
Мал. 3.9.а. Відношення очеревини до органів малого тазу (за Р.Д.Синельниковим). Вид зверху: 1.aorta abdominalis;2. a. rectalis superior; 3. colon sigmoideum; 4. lig.suspensorium ovarii ;5.rectum; 6. plica rectouterina;7.fundus uteri; 8. a. iliaca externa; 9. v. iliaca externa; 10.apex vesicae ;11.m.rectum abdominalis ;12. m.pyramidalis; 13. plica umbilicalis mediali ;14.lig.teres uteri ;15.tuba uterina ;16. ovarium; 17.excavatio rectouterina ;18. ureter; 19. a. і vv. ovaricae; 20. m. psoas major.
Найбільш глибоким місцем черевної порожнини є простір Дугласа, який обмежений спереду сечовим міхуром, ззаду – прямою кишкою і боковими стінками таза, має форму конуса, звуженого донизу. Матка разом із широкими матковими зв’язками ділить цей простір на два відділи: міхурово-маткову заглибину (excavatio vesicouterina), прямокишково-маткову заглибину (excavatio rectouterina) (мал.3.9.б).

Мал.3.9.б. Продовження. Вид збоку. 21.promontorium 22. rectum;23. tuba uterina 24. lig.teres uteri 25.lig. ovarii proprium 26.Plica rectouterina 27.a. uterina;28. excavatio rectouterina 29. m. levator ani 30.m. sphincter ani externus;31. Bulbus vestibuli 32. Labium majus pudendi .33. Labium minus pudendi 34. Clitoridis 35. Crus clitoridis 36.lig.suspensorium clitoridis 37. Vagina 38. Ureter 39. vesica urinaria 40. uterus; 41. tuba uterina 42. Ovarium 43. v. iliaca externa 44. a. iliaca externa.
При переході з матки на пряму кишку очеревина піднімається у вигляді двох бокових поздовжніх прямокишково-маткових складок двома парами зв’язок, які становлять частину фіксуючого апарату матки: прямокишково-матковими і крижово-матковими (мал. 3.9.в).
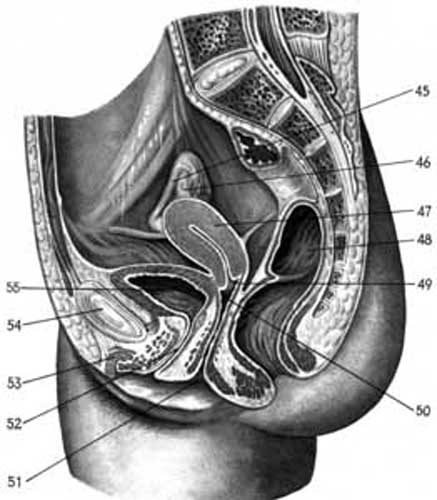
Мал.3.9.в. Продовження. Сагітальний зріз: 45. tuba uterina 46. Ovarium 47. uterus; 48. rectum;49.fornix vaginae posterior 50. fornix vaginae anterior 51.orificium vaginae 52. urethra 53. Corpus clitoridis 54. Symphysis pubica 55. vesica urinaria.
Широкі зв’язки матки (lig. latum uteri) – це дублікатура очеревини. Вони направляються від матки до бокових стінок таза. Між листками широких зв’язок, у верхньому їх краї, знаходяться маткові труби, а в основі – м'язово-сполучнотканинні тяжі, які вплітаються (на рівні внутрішнього вічка) в матку, тазову фасцію. Ці тяжі, наче кільце, охоплюють шийку матки і, зливаючись із крижово-матковими зв’язками, утворюють кардинальні зв’язки матки (lig cardinale), що має значення для фіксації матки та верхніх відділів вагіни в певному положенні. Ділянку широкої зв’язки матки, яка розміщена між матковою трубою і брижею яєчника, називають брижею маткової труби.
Кровозабезпечення тазової очеревини та лімфовідтік здійснюються за рахунок судин прилеглих тканин. Очеревина малого таза, яка вистилає стінки таза і тазові органи, іннервується очеревинними гілками клубово-пахвинних, клубово-підчеревних і нижніх міжреберних нервів.
Фасції і клітковинні простори малого таза
Поверхи порожнини малого таза. Порожнину таза умовно поділяють на три поверхи: очеревинний, підочеревинний, підшкірний (С.Н. Давидов і співавт., 1973). Перший поверх
(cavum pelvis peritonealе) розміщений нижче умовної площини, яка проходить через пограничну лінію і є нижнім відділом черевної порожнини. На цьому поверсі знаходяться ті органи та їх частини, які повністю чи частково покриті очеревиною. До них належать задньобокові відділи сечового міхура, більша частина матки, придатки (яєчники і маткові труби), задньобокові склепіння вагіни і покрита очеревиною частина прямої кишки.
Другий поверх (cavum pelvis subperitoneale) обмежений зверху тазовою очеревиною, а знизу - діафрагмою таза. У цій ділянці знаходяться органи малого таза, що розташовані підочеревинно, оточені фасціями і клітковинними просторами, позаочеревинні відділи сечового міхура та прямої кишки, тазові відділи сечоводів, шийки матки, початковий відділ вагіни, кровоносні судини, нерви та лімфатичні вузли.
Третій поверх (cavum pelvis subcutaneus) - це простір між нижньою фасцією тазової діафрагми і шкірою, тобто промежина.
Фасція таза
Фасція таза (f. pelvis) – це продовження внутрішньоочеревинної фасції. У ній розрізняють два листки: парієтальний і вісцеральний. Парієтальний листок фасції таза вистилає зсередини стінки і дно порожнини таза. Угорі парієтальна фасція таза починається від пограничної лінії, внизу зрощена з нижнім краєм лобкових кісток і сідничними кістками. Нижче термінальної лінії вона розщеплюється на два листки, які покривають m. levator ani, m.m. obturatorius int., piriformis. Фасцію, яка покриває m. levator ani, називають f. diaphragmatis pelvis superior. Потовщення паріатальної фасції на боковій стінці таза тягнеться у вигляді сухожильної дуги від задньої поверхні лобкового з’єднання до сідничної ості. Це початок m. levator ani. Дугу називають сухожильною дугою тазової фасції. Це і є місце переходу парієтальної очеревини таза у вісцеральну. Вісцеральна очеревина покриває органи таза, утворюючи для них більш-менш замкнуті простори (мал. 3.10).
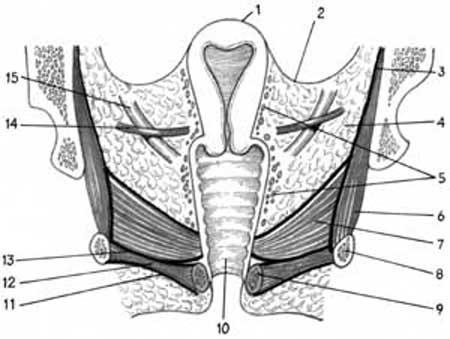
Мал.3.10.Навколоматкова клітковина (схема фронтального розрізу в ділянці матки): 1. uterus; 2. peritoneum 3.lamina parietalis fascia pelvis 4.parametrium 5.plexus venosus uterovaginalis 6.m.obturatorius internus 7. m. levator ani; 8. os ischii 9.bulbus vestibuli 10.vagina 11. fascia diaphragmatis urogenitalis inferior ; 12. M.transversus perinei profundus 13. fascia diaphragmatis urogenitalis superior 14. a.uterina; 15.ureter.
Клітковинні простори таза
Розрізняють параметральну, паравезикальну, паравагінальну, параректальну клітковину (І.Ф. Жорданія) (рис.3.11.а). Виділяють залобковий, парні бокові, запрямокишковий клітковинні простори малого таза.
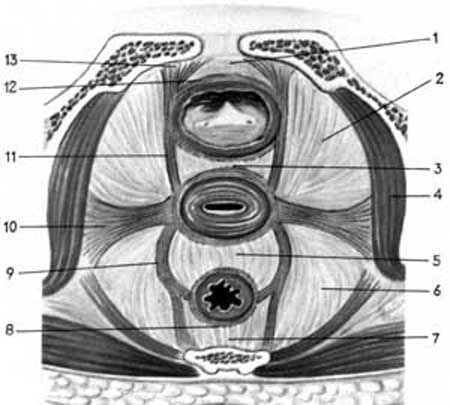
Мал.3.11.а. Клітковинні простори тазу:
Схема поперечного розрізу: 1.spatium prevesicale 2. spatium paravesicale 3.spatium vesicovaginale 4. m. levator ani; 5. spatium rectovaginale 6. spatium pararectale 7.spatium rectorectale 8.fascia rectalis 9.lig.sacrouterinum 10. lig.cardinale 11. lig. vesicouterinum 12. fascia vesicalis 13.lig. pubovesicale.
Параметральна клітковина ділиться на парні бокові параметральні, передшийкові й зашийковий (непарний). На нижньому поверсі порожнини малого таза великим клітковинним простором є сіднично-прямокишкова яма. Вона розміщується між нижньою фасцією діафрагми та боковими стінками таза. Спереду яма доходить до заднього краю нижньої фасції сечостатевої діафрагми, ззаду обмежена краєм m. gluteus maximus (рис.3.11.б).
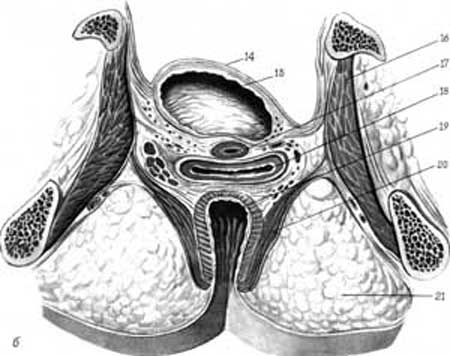
Мал.3.11.б. Продовження. Косопоперечний розріз. 14.peritoneum 15. vesica urinaria 16.m.obturatorius internus; 17. urethra 18. vagina 19. rectum; 20 .m. levator ani; 21.fossa ischiorectalis.
Названі відділи тазової очеревини зв’язані між собою сполучнотканинними тяжами, становлячи, таким чином, єдине ціле.


