 7.4. Хронiчний гепатит
7.4. Хронiчний гепатит
 7.4. Хронiчний гепатит 7.4. Хронiчний гепатит
|
ХРОНIЧНИЙ ГЕПАТИТ
Хронiчний гепатит — дифузне запальне полiетiологiчне захворювання печiнки з наявнiстю рiзного ступеня виразностi фiброзу i переважно зi збереженою часточковою структурою печiнки, що протiкає без ознак полiпшення протягом бiльш, нiж 6 мiсяцiв. Однак у багатьох випадках, особливо при аутоiмунному гепатитi, вiдношення до процесу як до хронiчного, що зумовлює вибiр вiдповiдної терапевтичної тактики, може формуватися значно ранiше.
Актуальнiсть i поширенiсть. Протягом двох останнiх десятилiть вiдзначається iстотне збiльшення випадкiв захворювання на ХГ, це обумовлено покращенням дiагностики, адже лише в минулому столiттi iдентифiковано вiрус гепатиту С, а 1990 роцi вдалося розшифрувати структуру вiрусу гепатиту Е , G, D. Недавно з’явилися повiдомлення про вiдкриття вiрусiв F, TTV, Sen V, якi можливо, причетнi до етiологiї гепатитiв. Проте в етiологiчнiй структурi ВГ нерозшифрованi захворювання займають не бiльше 0,5-1 % вiд загальної кiлькостi випадкiв. За рiзними даними на земнiй кулi носiїв вiрусу гепатиту В вiд 400 мiльйонiв до 2 мiльярдiв людей, iз них 40% - переносить гострий гепатит у субклiнiчний формi, у 10-25 % випадкiв хронiчне носiйство гепатиту В призводить до тяжких захворювань печiнки, а 2 мiльйони людей щорiчно помирають вiд гепатиту В. Дiти що перехворiли гострим гепатитом у 90% виявляються хронiчнi захворювання печiнки. В Українi 2,2 % населення є носiями НВsAg. На сьогоднiшнiй день близько 500 мiльйонiв людей у свiтi є носiями гепатиту С iз них у 65-75% з них в майбутньому формується хронiчний гепатит, у 10-20% - цироз печiнки, а у 15% - гепатоцелюлярна карцинома.
За даними Центру медичної статистики МОЗ України, захворюванiсть ХГ у середньому по Українi складала в 1999 роцi 440,7 на 100 тис. населення. Найбiльш часто в дитячому вiцi зустрiчаються гепатити вiрусної етiологiї - В, С, D, G та iн. Так, частота поширення гепатиту В досягає 20 - 30%, гепатиту С — 32 -43%.
Етiопатогенез. ХГ це полiетiологiчне захворювання. Найбiльш часто у дiтей хворих на ХГ виявляють вiрус гепатиту С – НСV (30-50 %), рiдше – вiрус гепатиту В (НВV) - у 15-20%, ще рiдше вiруси гепатитiв D, F, G, E – менше 1 %. Зовсiм рiдко у дiтей ХГ можуть викликати вiруси герпесу, цитомегаловiрус, краснухи, ентеровiруси, вiрус Епштейна-Барра. До iнших етiологiчних факторiв слiд вiднести лiкарськi речовини i токсини, якi мають виражену гепатотоксичну дiю. До них належать: iзонiазид, сульфанiламiди, андрогеннi гормони, метилдофа, салiцилати, нiтрофурани, цитостатики. ХГ може бути наслiдком впливу на печiнку токсичних речовин, серед них: бензол, солi тяжких металiв.
Iншi етiологiчнi фактори менш вивченi. На сьогоднi iснує велика група хворих iз невстановленою причиною захворювання (в тому числi автоiмунний гепатит, оскiльки фактори, що викликають автоiмунний процес, у бiльшостi випадкiв встановити не вдається).
ХВГВ - дифузне запальне захворювання печiнки в результатi гострого вiрусного гепатиту В з наявнiстю рiзного ступеня виразностi фiброзу i переважно зi збереженою часточковою структурою печiнки, що протiкає без ознак полiпшення протягом бiльш нiж 6 мiсяцiв.
Вiрус гепатиту В. Джерелом збудника є хворi люди i здоровi вiрусоносiї. Заразний перiод припадає на останнi тижнi iнкубацiї i першi 3-4 тижнi хвороби. Розрiзняють двi категорiї вiрусоносiїв: 1) реконвалесценти, якi перенесли гепатит В, i 2) особи, якi в минулому не хворiли. Строки носiйства коливаються вiд декiлькох тижнiв до 20 рокiв, може бути все життя. Тривале носiйство пов’язане з формуванням хронiчного гепатиту. Провiдний механiзм передачi – ранєвий, через пошкодженнi шкiрнi i слизовi покриви вiрус потрапляє до органiзму людини, при недотриманнi правил особистої гiгiєни (через прилади для голiння, для манiкюру). Iншi механiзми передачi: статевий, вертикальний (трансплацентарний) , парентеральний. Частою причиною зараження служать дiагностичнi та лiкувальнi процедури, що супроводжуються порушенням цiлостi шкiри й слизових оболонок. Це, перш за все, переливання контамiнованої вiрусом кровi та її препаратiв, операцiї й iншi iнструментальнi втручання. Трансплацентаре зараження плода, що вiдповiдає поняттю “вертикальної” передачi, виникає вiдносно рiдко. Бiля 10% дiтей, якi народилися вiд HBsAg-позитивних матерiв, виявляються iнфiкованими. Але тiльки 5% заражається в утробi матерi, решта 95% немовлят – пiд час пологiв.
Останнiм часом з’явилися повiдомлення про трансмiсивний механiзм передачi за допомогою комарiв та москiтiв.
Сприйнятливiсть до гепатиту В висока. Частiше хворiють дiти до року.
Вiрус гепатиту В являється ДНК- вмiсним вiрусом, вiдноситься до сiмейства гепаднавiрусiв, його дiаметр – 42 нм. В центрi вiрусу знаходиться нуклеокапсид або ядро – ДНК генома представлено подвiйною циркулярною спiралю, одна iз яких неповна на закiнченнi якої знаходиться ДНК – залежна ДНК – полiмераза (рис.1) .

Рис.1. Будова вiрусу гепатиту В
Мiстить 3 антигени: поверхневий (австралiйський) - HВsAg, ядерний антиген - HBcAg, а також антиген iнфекцiйностi - HBeAg. Вiруси гепатиту В називають ще частинками Дейна. Поряд з повними частинками Дейна в сироватцi кровi виявляють дрiбнiшi, нiж вiрус, специфiчнi сферичнi та тубулярнi частинки, якi мiстять HВsAg (рис.2). Вони не спроможнi викликати захворювання, але мають важливе дiагностичне значення. Вдалось створити антитiльнi дiагностикуми, за допомогою яких можна виявити HВsAg. З уламкiв бiлкової оболонки вiрусу розроблена вакцина проти гепатиту.


Рис.2. Частинки Дейна (електронна мiкроскопiя)
В патогенезi ХВГВ видiляють двi фази: реплiкацiї i iнтеграцiї. Збудник потрапляє в органiзм парантерально iз течiєю кровi заноситься в печiнку. У гепатоцитi вiрусна ДНК звiльняється, проникає в ядро гепатоцита i вбудовується в геном клiтини. За допомогою вiрусної ДНК-полiмерази вiдбувається реплiкацiя ДНК НВV, а також всiх вiрусних субкомпонентiв (HВsAg, HBcAg, HBeAg) iз подальшим формуванням часток Дейна. Велика кiлькiсть часток Дейна уражає новi гепатоцити, що сприяє формуванню клонiв iмунокомпетентних лiмфоцитiв i супроводжується появою антивiрусних антитiл та зростання функцiональної активностi Т-лiмфоцитiв (природнiх кiллерiв). Сенсибiлiзованi кiллери атакують iнфiкованi гепатоцити та викликають їх цитолiз. Таким чином, iмунна реактивнiсть звiльнює гепатоцити вiд збудника, але клiтини при цьому гинуть.
При ХВГВ (рис.2) у фазi реплiкацiї в сироватцi кровi виявляють HBsAg, HBeAg, ДНК HBV, ДНК-полiмеразу, рiдше - антиHBc класу IgM, котрi являються сироватковими маркерами фази реплiкацiї НВV. В тканинах печiнки виявляються ДНК НВV i HВcAg. Складна схема реплiкацiї ДНК НВV приводить до формування помилок у тiльки синтезованих ланцюгах ДНК, в результату чого виникають мутантнi форми вiрусiв, при реплiкацiї який в сироватцi кровi присутнi ДНК i антиHBe, HBeAg.
HBsAg є важливим серологiчним маркером вiрусного гепатиту В. Його виявляють в кровi iнфiкованої людини ще до клiнiчних ознак. При гострому гепатитi В HBsAg знаходиться в кровi протягом 30-70 днiв. Подальше виявлення його в кровi протягом 3 мiсяцiв вiд початку хвороби дає пiдстави думати про розвиток затяжного чи хронiчного перебiгу. Пiсля зникнення HBsAg через деякий час (через 4 тижнi i бiльше) в сироватцi кровi з’являться антитiла (анти- НВs). Термiн, коли HBsAg в органiзмi уже не виявляється, а анти- НВs ще не виявляються називається, фазою iмунологiчного або “корiвського вiкна”.
HBeAg є раннiм маркером НВV-iнфекцiї. Цей антиген виявляються в сироватцi кровi одночасно або через тиждень пiсля появи HBsAg i перестає виявлятися невдовзi до зникнення HBsAg. Присутнiсть HBeAg в сироватцi кровi протягом 2 мiсяцiв i бiльше вiд початку хвороби дає пiдстави думати про вiрогiднiсть розвитку ХВГВ. Пiсля зникнення HBeAg в кровi з’являються анти-НВе , якi є провiдником видужання.
HВcAg виявляють тiльки в ядрах iнфiкових гепатоцитiв. HВcAg притаманна висока iмуногеннiсть, в результатi чого в кровi дуже швидко до нього з’являються антитiла. Анти-НВс IgM присутнi в кровi усiх хворих на гострий гепатит , а у 4-20% хворих без HBsAg є єдиним серологiчним маркером НВV-iнфекцiї (“корiвське вiкно”). Наявнiсть в органiзмi анти-НВс IgM вказує на активну реплiкацiю вiрусу.
Хронiзацiя процесу переважно асоцiювано iз наявнiстю мутантних НВV, при якому захворювання протiкає важко i не пiддається iнтерферонотерапiї. Про перехiд реплiкацiйною стадiї у iнтегративну свiдчить сероконверсiя HBeAg у антиHBe, зникнення iз сироватки ДНК НВV i ДНК-полiмерази i HВcAg в печiнцi. У фазi iнтеграцiї в сироватцi кровi циркулюють HBsAg, iнодi в сполученнi з антиHBe та антиHBc класу IgG.
ХВГС- дифузне запальне захворювання печiнки в результатi гострого вiрусного гепатиту С з наявнiстю рiзного ступеня прояву фiброзу i переважно зi збереженою часточковою структурою печiнки, що протiкає без ознак полiпшення протягом бiльш нiж 6 мiсяиiв.

Рис.3. Будова вiрусу гепатиту С
Вiрус гепатиту С.Джерелом збудника i механiзм передачi такi самi як i при вiрусному гепатитi В. Iнкубацiйний перiод становить вiд 2 до 52 тижнiв, а iнодi i бiльше. Вiрус гепатиту С являється РНК - вмiсним вiрусом, вiдноситься до сiмейства флавiвiрусiв, його дiаметр – 22-60 нм (рис.3). Основним маркером для його дiагностики являється визначення в сироватцi кровi хворих маркера анти-НСV IgG, якi можуть появитися пiзно i визначатися до 5 рокiв пiсля перенесеної гострої фази iнфекцiї, довготривала циркуляцiя в в кровi анти-НСV утрудняє рiшення питання що до активностi процесу.
Вiдмiнною рисою вiрусу гепатиту С є здатнiсть до тривалої персистенцiї в органiзмi, що пов'язано зi значною кiлькiстю одночасно iснуючих гетерогенних варiантiв (квазiвидiв), антигени яких допомагають вiрусу уникати iмунного впливу i швидко адаптуватися до рiзних терапевтичних заходiв. У даний час вiдомi 6 генотипiв HCV i понад 100 пiдтипiв, i незлiчену кiлькiсть квазiварiантiв. Як правило, заражаєються не одним вiрусом, а сумiшшю вiрiонiв рiзних типiв.
Новi антигеннi варiанти HCV, що постiйно з'являються, не пiддаються дiї вiрус-нейтралiзуючих високоспецифiчних антитiл, що утруднює формування специфiчного iмунiтету i не виключає можливiсть повторного зараження вiрусним гепатитом С. Низька iмунна вiдповiдь при ХВГС обумовлена, з одного боку, низькою антигенемiєю, а з iншого - презентацiєю HCV-бiлкiв на поверхнi iнфiкованих гепатоцитiв генетичною системою HLA I класу. Реплiкацiя вiрусу можлива не тiльки в гепатоцитах, але й в iмунокомпетентних клiтинах, що є ще однiєю причиною порушення iмуногенезу.
На думку багатьох дослiдникiв, можливiсть повного видужання вiд гепатиту С спiрна, тому що нi клiтинний , нi гуморальний iмунiтет не в змозi повнiстю контролювати хiд НСV-iнфекцiї, що i призводить до “вислизання” вiрусу з-пiд iмунного нагляду.
Найважливiшими ланками патогенезу, що пояснюють можливiсть системних проявiв при iнфiкуваннi вiрусом С є:
- печiнкова та позапечiнкова реплiкацiя вiрусу;
- гетерогеннiсть генотипiв;
- мутацiї геному вiрусу;
- iмуннi порушення, обумовленi персистенцiєю i розмноженням вiрусу.
ХВГВ + D— дифузне запальне захворювання печiнки в результатi гострого вiрусного гепатиту В та D (при одночасному зараженнi - коiнфекцiя, а коли на фонi ХВГВ дитина одержує HDV— суперiнфекцiя) з наявнiстю рiзного ступеня вираженостi фiброзу i переважно зi збереженою часточковою структурою печiнки, що протiкає без ознак полiпшення протягом бiльш нiж 6 мiсяцiв.
Вiрус гепатиту D. Вiн являється РНК - вмiсним вiрусом, його дiаметр – 35-37 нм. Однак вiн є дефектним, оскiльки для його реплiкацiї необхiдна наявнiсть вiрусу гепатиту В. Вiн оточений бiлковою оболонкою з поверхневого антигена вiрусу гепатиту В. Резервуаром D – iнфекцiї є переважно хронiчнi носiї вiрусу гепатиту В. Механiзм передачi такий як при вiрусному гепатитi В i С. Вiрус володiє прямим цитотоксичним впливом на гепатоцити. Захворювання може протiкати у двох варiантах. У випадку розвитку коiнфекцiї вiруси В i D потрапляють в органiзм одночасно, що призводить до розвитку гепатиту В+D. Такий гепатит характеризується двома хвилями перебiгу. Перша хвиля пов'язана iз активною реплiкацiєю i експресiєю НВV, а друга iз реплiкацiєю НDV. В iнтервалi мiж цими хвилями вiрус D захвачує бiлки оболонки НВV, викликаючи при цьому сповiльнення реплiкацiї НВV i його оболонок. Одночасний розвиток НВV та НDV дає, по-перше синтез HBsAg, по-друге дельта-антигену iз наступною сероконверсiєю на анти-НВс i антитiла до дельта-iнфекцiї. При суперiнфекцiї вiрусом гепатиту D iнфiкуються особи, якi вже iнфiкованi гепатитом В. При цьому вiдбувається пригнiчення продукцiї вiрусу гепатиту В з формуванням хронiчної дельта-iнфекцiї.
Вiруси G ,ТТ, F. Вiрус гепатиту G має РНК i належить до флавiвiрусiв. Механiзм передачi парантеральний, статевий, трансплацентарний. Епiдемiологiя, патогенез, клiнiчнi прояви вивчаються на сьогоднiшнiй день. Вiрус гепатиту ТТ є ДНК-вмiсним, належить до родини circinoviridae. Механiзми передачi: парантеральний i можливо фекально-оральний. Вiрус гепатиту SEN має одноланцюгову ДНК, вiднесений до родини circoviridae. Вiрус гепатиту F до кiнця не iдентифiклований, мiстить ДНК.
Медикаментозний (токсичний гепатит)
Медикаментозний - дифузне запальне захворювання печiнки в результатi токсичної дiї препаратiв на печiнку з наявнiстю рiзного ступеня виразностi фiброзу i переважно зi збереженою часточковою структурою печiнки, що протiкає без ознак полiпшення протягом бiльш нiж 6 мiсяцiв.
Медикаментозний характеризується клiнiчними проявами та гiстологiчними змiнами, якi у рядi випадкiв важко вiдрiзнити вiд змiн при вiрусному або аутоiмунному гепатитi. Будь-який новий лiкувальний препарат с потенцiйним iндуктором розвитку хронiчного гепатиту. Сумлiнно зiбраний анамнез вживання лiкувальних препаратiв є важливою складовою частиною iсторiї захворювання дитини на хронiчний гепатит.
Механiзм токсичної дiї на печiнку:
пряма токсична дiя (передбачувана) препарату або його метаболiтiв:
реакцiя iдiосинкразiї (непередбачувана) до препарату, що проявляється у виглядi метаболiчних розладiв.
Токсичнi препарати: парацетамол, салiцилати, протитуберкульознi, протисудомнi, тощо.
Токсини: хлорованi вуглеводнi, хлорованi нафталiни та дефенiли, бензол i його похiднi, метали та металоїди (свинець, ртуть, марганець, фосфор) та iн.
Хронiчний аутоiмунний гепатит (ХАIГ)
ХАIГ - прогресуюче запальне захворювання печiнки невстановленої етiологiї, що протiкає з гiперпродукцiєю гуморальної ланки iмунiтету з наявнiстю гiпергамаглобулiнемiї та аутоантитiл, що вiдповiдає за iмуносупресивну терапiю.
Поширенiсть у дiтей — 7 - 8%. Манiфестацiя захворювання звичайно виникає в пре- i пубертатному перiодах, найбiльш раннiй вiк дебюту — 7 - 9 рокiв. Частiше дiагностують у дiвчат.
ХАIГ видiлений, як особливий варiант гепатиту, на основi особливостей патогенезу, а не етiологiї, так як фактори, якi знижують iмунологiчну толерантнiсть тканин печiнки i запускають аутоiмуний процес при даному захворюваннi не вiдомi. Тому при аутоiмунному гепатитi вiдсутнi iмуно-серологiчнi ознаки гепатитiв В, С, D i iнших.
Для ХАIГ характерна гiпергамаглобулiнемiя, наявнiсть антигенiв лейкациторної гiстосумiсностi (HLA B8, DR3, DR4) i наявнiсть iнших аутоiмуних захворювань (тиреоiдит, неспецифiчний виразковий колiт, синдром Шегрена та iн.) i наявнiсть маркерних аутоантитiл. Серед аутоантитiл видiляють: антинуклеарнi антитiла (ANA), антитiла до мiкросом печiнки i до нирок (анти-LKM), антитiла до гладком’язевих клiтин (SMA), розчиннi печiнковi (SLA) i печiнково-панкреатичнi (LP) антитiла, до асиалоглiкопротеiнових рецепторiв (печiнкового лектину) i антигенiв плазматичної мембрани гепатоцитiв (LM). Антимiтохондрiальнi антитiла (AMA) при цьому типi гепатоцитiв вiдсутнi.
Розрiзняють три типи АIГ в залежностi вiд виявлених аутоантитiл: I тип характеризується наявнiстю ANA антинуклеарних антитiл i SMA антитiл до гладком’язевої мускулатури. II тип характеризується наявнiстю LKM-1 – антитiла до мiкросом печiнки i нирок 1-го типу i/або антитiл до печiнкового цитозолього протеiну анти ZC-1. III тип характеризується наявнiстю SLA (антитiл до печiнкового антигену) при вiдсутностi ANA, SMA, LKM-1.
Важливою особливiстю ХАIГ є швидка позитивна реакцiя на котикостероїди i iмуносупресивну терапiю.
Хронiчний криптогенний гепатит (ХКГ)
ХКГ — захворювання при якому неможливо встановити причетнiсть вiрусiв, аутоiмунних реакцiй або лiкувальних препаратiв до його розвитку.
Але i неможна виключити, що ХКГ може викликатися неiдентифiкованими в даний момент вiрусами чи токсинами.
Такi хворi найбiльш важкi в етiологiчнiй розшифровцi, потребують регулярного нагляду. Зараз ХКГ становить 10 — 25% усiх випадкiв синдрому хронiчного гепатиту.
При гепатитах вiрусного, аутоiмуного або токсичного генезу у печiнковiй тканинi розвивається запально-клiтинна iнфiльтрацiя, рiзної форми гепатоцелюлярнi дегенерацiї i некроз.
Класифiкацiя хронiчних гепатитiв (прийнята Конгресом гепатологiв, Лос-Анжелас, 1994).
I. Форми хронiчного гепатиту:
1.Хронiчний вiрусний гепатит – В, С, Д, F, G . 2.Автоiмунний гепатит. 3.Медикаментозний гепатит. 4.Криптогенний гепатит.
II. Фаза:
1.Активна : ступень
- мiнiмальний (Алт пiдвищена у 1,5-2 рази вiд норми);
- низький (Алт пiдвищена у 3-5 рази вiд норми);
- помiрний (Алт пiдвищена у 5-10 рази вiд норми);
- виражений (Алт пiдвищена у бiльше 10 разiв вiд норми).
2. Неактивна.
В основi оцiнки ступеню активностi лежить, насамперед, визначення виразностi морфологiчних змiн:
- при мiнiмальному ступенi активностi перипортальнi схiдчастi некрози обмеженi перипортальною зоною, уражується лише частина портальних трактiв;
- при помiрнiй активностi залученi всi портальнi тракти;
- при вираженiй активностi некрози проникають всередину часточок, виникають зливнi некрози проникають всередину часточок, виникають зливнi мостовиднi некрози.
При вiрусному гепатитi видiляють фази розвитку вiрусу: реплiкацiї, iнтеграцiї.
III. Стадiї:
0 – фiброз вiдсутнiй;
1 – слабо виражений перипортальний фiброз;
2 – помiрний фiброз з перипортальними септами;
3 – виражений фiброз з портоцентральними септами;
4 – цироз печiнки.
Стадiї хронiчного гепатиту вiдображають динамiку його розвитку, їх визначення є важливим при виборi тактики лiкування i визначення прогнозу захворювання. Стадiї верифiкуються на основi гiстологiчного дослiдження шляхом оцiнки розповсюдженнях фiброзу i розвитком цирозу. При хронiчному гепатитi фiброзна тканина формується ззовнi або всерединi портальних трактiв, навколо яких є перипортальний некрозапальний процес. Перигепатоцелюлярний фiброз може призвести до формування гепатоцитарних розеток. Ступiнчатi некрози розповсюджуються на близько розмiщенi портальнi тракти, що призводить до розвитку порто-портальних септ. Фiбрознi септи розповсюджуються на рiзну вiдстань вiд портальних трактiв у печiнковiй долi i досягають центральних печiнкових вен. Цi порто-центральнi септи часто являються ознакою активностi процесу в дольках i їх колапсом, тобто є результатом мостовидних некрозiв (вони вiдiграють бiльшу роль у формуваннi цирозу нiж порто-портальнi). Цироз представляє фiнальну i незворотню стадiю хронiчного гепатиту. Вiн характеризується наявнiстю паренхiматозних вузлiв, якi оточенi фiброзинми септами. Це призводить до змiни печiнкової архiтектонiки i функцiональним порушенням кровотоку iз пiдвищення портального тиску
Приклад дiагноз: Хронiчний гепатит В, активна фаза, мiнiмальна активнiсть, фiброз вiдсутнiй.
Клiнiчна каритина характеризується наявнiстю наступних синдромiв:
Больовий синдром. Диспептичний синдром. Iнтоксикацiйний синдром. Синдром холестазу. Больовий синдром характеризується наявнiстю болей у правому пiдребер’ї, що виникають пiсля фiзичного навантаження та погрiшностей в дiєтi, як правило, болi не iнтенсивнi, тупi. При пальпацiї печiнка виступає iз пiд краю реберної дуги, щiльна, незначно болюча. При мiнiмальнiй активностi процесу скарги можуть бути вiдсутнi, при плановому обстеженнi виявляють гепатомегалiю, а при глибокiй пальпацiї печiнка чутлива. При вираженiй активностi пальпаторно край печiнки болючий i пальпуються також i збiльшена селезiнка (
вiдео 1). Симптом Ортнера слабопозитивний або позитивний.
Диспептичний синдром характеризується зниженим апетитом, нудотою, гiркотою в ротi, нестiйкими випорожненнями, неприємним запахом з рота.
Iнтоксикацiйний синдром, як правило, являється провiдним на початку захворювання i найбiльш рiзноманiтним. Проявляється загальною слабiстю, пiдвищеною втомлюванiстю, емоцiйною лабiльнiстю, головним болем, головокружiнням, сонливiстю. При оглядi на шиї, лиця, потилицi, на спинi з’являються “судиннi зiрочки” (рис.4). У мiжлопатковiй дiлянцi часто знаходять розширену капiлярну сiтку (рис.5). У тяжких випадках спостерiгаються пальмарна еритема, мiалгiї, артралгiї, “малиновий” язик.


Рис.4. "Судиннi зiрочки" на кистi.

Рис.5. Розширена капiлярна сiтка у мiжлопатковiй дiлянцi.
Синдром холестазу проявляється жовтяницею (рис.6), ахолiчним калом, сверблячкою шкiри.


Рис.6. Синдром холестазу: iктеричнiсть склер.
При високоактивному ХГ iз проявами вираженого фiброзу або цирозу печiнки характернi шкiрний свербiж, “печiнковий” запах з рота, наявнiсть синдрому портальної гiпертензiї, енцефолопатiя, кровотеча iз варикозно розширених вен стравоходу. Синдром портальної гiпертензiї характеризується: спленомегалiєю, асцитом i розвитком колатерального кровообiгу (рис.7).

Рис.7. Синдром портальної гiпертензiї: "голова медузи".
Диферецiйну дiагностику необхiдно проводити перш за все iз хронiчним холецистохолангiтом i дискiнезiєю жовчних шляхiв(табл.1).
Таблиця 1. Диференцiйна дiагностика гепатобiлiарної патологiї
Дискiнезiя жовчевивiдних шляхiв
Хронiчний холецистохолангiт
Хронiчний гепатит
1.Больовий синдром
-гiперкiнетична форма-приступоподiбний,колючий бiль у правому пiдребер’ї
- гiпокiнетична форма-постiйний ниючий,тупий бiль
- бiль пiсля фiзичного навантаження, стресу, погрiшностей у харчуваннi
- тяжкiсть у правому пiдребер’ї при фiзичному навантаженнi
2.Диспептичний синдром
- зниження апетиту, нудота, гiркота в ротi, нестiйкий характер калу
- вперта нудота,
вiдрижка,
зниження апетиту, нестiйкий характер калу
- зниження апетиту, меторизм, нестiйкий характер калу
3.Синдром хронiчної iнтоксикацiї
- загальна слабiсть, головнi болi, втомлюванiсть, субфебрилiтет
Особливостi перебiгу ХВГВ
Клiнiчнi прояви. Симптоматика ХВГВ у типових випадках слабо виражена, малоспецифiчна i внаслiдок цього нерiдко залишається непомiченою клiнiцистами. Частi випадки прогресування гепатиту аж до цирозу, коли не спостерiгаються ознаки захворювання печiнки. Характерними i найбiльш частими симптомами ХВГВ служать: наявнiсть гепатомегалiї, iнодi гепатолiенального синдрому (рис.8) , нездужання i пiдвищена стомлюванiсть, що носять непостiйний (iнтермiтуючий) характер i, як правило, пiдсилюються наприкiнцi дня. Рiдше зустрiчаються такi симптоми, як нудота, бiль у животi чи м'язах, суглобах. Iншi типовi симптоми захворювання печiнки, такi, як жовтяниця, потемнiння сечi, сверблячка, пальмарна i плантарна еритема, телеангiоектазiї, екхiмози, петехiї, знижений апетит, зменшення маси тiла спостерiгаються рiдко. Клiнiчнi варiанти хронiчної HBV-iнфекцiї, як i при будь-якому хронiчному гепатитi, включають рiзний ступiнь активностi та стадiю фiброзування. Фази розвитку вiрусу: фаза реплiкацiї та фаза iнтеграцiї.
Найбiльш несприятливим ускладненням вiрусного гепатиту В являється гостра печiнкова енцефалопатiя (печiнкова кома), яка розвиваться в результатi фульмiнантної форми гепатиту.

Рис.8. Гепатолiенальний синдром.
Особливостi перебiгу ХВГС. ХВГС притаманнi мiзерна клiнiчна симптоматика та перiодичне пiдвищення рiвня трансамiназ. Характерний хвилеподiбний, повiльно прогресуючий перебiг, що залежить вiд фази розвитку вiрусу i виразностi аутоiмунного компонента. Розвивається не ранiше нiж через 6 мiсяцiв пiсля перенесеного, частiше в прихованiй формi, гострого вiрусного гепатиту С i протiкає, як правило, з невираженою клiнiчною картиною i незмiненим рiвнем трансамiназ. Клiнiчна картина залежить вiд фази захворювання (латентна i реактивацiї).
Для латентною фази ХВГС притаманно вiдсутнiсть будь-яких клiнiчних проявiв, показники АлАТ i АсАТ вiдзначаються в межах норми, РНК НСV перiодично виявляється в сироватцi кровi або в бiоптатi печiнки. Клiнiчна картина характеризується неспецифiчними скаргами з боку хворих на млявiсть, погане самопочуття, частi застуднi захворювання. При об’єктивному обстеженнi можливе виявлення незначного збiльшення печiнки з ущiльненням її консистенцiї. Селезiнка не збiльшена. У 20-40 % випадкiв зазначаються “позапечiнковi” скарги на бiль у суглобах, м’язах, висипка на шкiрi, пiдвищення температури тiла тощо. Характерною особливiстю ХВГС є багаторiчний прихований або малосимптомний перебiг, що унеможливлює його дiагностику до тих пiр, поки у хворого не сформується цироз печiнки незначними печiнковими появами.
Фаза реактивацiї характеризується пiдвищенням реплiкативної активностi НСV , в’ялою чи активною формами клiнiчного перебiгу ХВГС, або змiною цих форм з послiдовним розвитком хронiчного гепатиту, цирозу печiнки та печiнково-клiтинної карциноми.
У фазу реактивацiї можна видiлити варiанти ХВГС з в’ялим та активним перебiгом.
ХВГС з в’ялим перебiгом характеризується мiнiмальними клiнiчними проявами, незначним пiдвищенням активностi трансамiназ та перiодичним виявленням РНК НСV.
Перебiг активної форми ХВГС характеризується частим виявленням позапечiнкових проявiв, пiдвищенням активностi АлАТ в 7-10 разiв в бiльше, пiдвищення бiлiрубiну, АсАТ, g-глобулiнiв, ШОЕ та високим титром серологiчних маркерiв, що засвiдчують наяiнвсть вiрусної iнфекцiї i зростання реплiкативної активностi НСV.
Хворi на ХВГС скаржаться на млявiсть, стомленiсть, зниження працездатностi, дратiвливiсть, перiодичне пiдвищення температури тiла до субфебрильних цифр. Об’єктивно визначається збiльшення печiнки, можливе незначне збiльшення селезiнки.
Клiнiчнi та клiнiко-лабораторнi синдроми ХВГС представленi двома варiантами: синдромами, пов’язаними з ураженнями печiнки та поза печiнковими синдромами.
Враховуючи можливiсть позапечiнкової реплiкацiї вiрусу, у 40-45% хворих на ХВГС виявляють позапечiнковi прояви хронiчного гепатиту, якi можуть бути домiнуючими в клiнiчнiй картинi хвороби, приховуючи класичнi прояви ХГС i , таким чином, визначати прогноз захворювання. Статистичний аналiз дозволяє вважати доведеним зв’язок з хронiчною НСV-iнфекцiєю таких позапечiнкових захворювань, як змiшана крiоглобулiнемiя, мембранопролiферативний гломерулонефрит, пiзня термальна порфiрiя, аутоiмунний тиреоїдит.
Захворювання характеризується послiдовною змiною таких фаз: гострої, латентної, реактивацiї, що закiнчується розвитком цирозу печiнки або гепатоцелюлярної карциноми.
У дiтей у гостру фазу, незважаючи на знижену активнiсть клiтинних i гуморальних факторiв iмунiтету, усе-таки можлива повна елiмiнацiя вiрусу i видужання в 10 — 25% випадкiв.
Особливостi перебiгу ХВГВ + D
При манiфестних формах спостерiгається прогресуючий перебiг хвороби з клiнiчними проявами, що нагадують симптоми реплiкативної форми ХВГВ. У дiтей з'являється слабiсть, швидка стомлюванiсть, зниження працездатностi, диспептичнi симптоми, почуття тяжкостi та болю в правому пiдребер'ї, втрата маси тiла, гепатолiєнальний синдром, анемiя, тромбоцитопенiя, лейкопенiя. Жовтяниця — непостiйний симптом. Рано розвивається набряково-асцитичний синдром, вториннi печiнковi знаки (пальмарна та плантарна еритема, телеангiоектазiї, «лакованi губи»). Досить швидко, iнодi через кiлька мiсяцiв, з'являються ознаки цирозу печiнки. Захворювання в цiлому характеризується хвилеподiбним перебiгом, перiодичними загостреннями i неповними ремiсiями. Клiнiчнi варiанти хронiчної HBV/HDV-iнфекцiї, як i при будь-якому хронiчному гепатитi, включають рiзний ступiнь активностi та стадiю фiброзування.
Особливостi перебiгу ХАIГ. Скарги: жовтяничне фарбування шкiри та слизових оболонок, знебарвлення калу, потемнiння сечi, слабiсть, прояви астенiчного синдрому, тупий бiль в областi правого пiдребер'я. Часто переважають симптоми позапечiнкових системних проявiв: аутоiмунний тиреоїдит, цукровий дiабет, гемолiтична анемiя, гломерулонефрит, виразковий колiт та iн.
Клiнiка: типова для гепатиту. Може спостерiгатися жовтяниця шкiри та слизових оболонок, уртикарний висип, гепатоспленомегалiя, болючiсть печiнки при пальпаторному дослiдженнi, пальмарна та плантарна еритема, зрiдка — кушингоїдне обличчя, пiгментованi стрiї, гiрсутизм.
Кров: нормохромна анемiя, лейкопенiя, тромбоцитопенiя, гiпергамаглобулiнемiя; ↑ сироваткових амiнотрансфераз, бiлiрубiну, ЛФ, ↑ титру аутоантитiл (антинуклеарнi, мiкросомнi, гладком'язовi, антимiтохондрiальнi).
Лабораторнi та iнструментальнi методи дослiдження.
Необхiднi обстеження у випадку хронiчного гепатиту
загальний аналiз кровi; загальний аналiз сечi; бiохiмiя: бiлок, бiлковi фракцiї, АсТ, АлТ, бiлiрубiн, протромбiн, холiнестераза, тимолова проба, лужна фосфатаза; iмунограма; визначення маркерiв вiрусних гепатитiв (IФА, ПЛР); УЗД внутрiшнiх органiв; пункцiйна бiопсiя.
Дiагностика.
У загальний аналiз кровi: нормоцитоз або схильнiсть до лейкопенiї, вiдносний лiмфоцитом, тромбоцитопенiя, анемiя.
Найбiльше клiнiчне значення при гепатитi мають бiохiмiчнi показники, якi свiдчать про функцiї печiнки. Виявляють наступнi бiохiмiчнi синдроми:
цитолiтичний: пiдвищення рiвня АлАТ, АсАТ (при HCV може залишатися в межах норми, при автоiмунному гепатитi пiдвищуватися вiд 2 до 50 раз понад норму);
мезенхiмально-запальний: зниження альбумiнiв, пiдвищення гамаглобулiнiв, тимолової проби (при АГ – гiпергамаглобулiнемiя, гiпербiлiрубiнемiя, диспротеїнемiя, гiперпротеїнемiя);
гепатопривний : холiнестераза, протромбiн - норма або зниженi;
холестатичний: бiлiрубiн, лужна фосфатаза в межах норми або пiдвищенi. При ультразвуковому дослiдженнi печiнка збiльшення, особливо в передньо-задньому розмiрi долiв, ущiльнення паренхiми, дiаметр печiнкових, порожнистої та селезiнкової вен розширений.
Важливим методом дiагностики є пункцiйна бiопсiя печiнки, яка виконується в спецiалiзованих центрах. Морфологiчна дiагностика утруднена у зв'язку з наявнiстю лише непрямих (неспецифiчних) ознак: сполучення жирової i гiдропiчної дистрофiї, наявнiсть ацидофiльних тiлець Каунсiльмена, осередкiв некрозу гепатоцитiв, лiмфоїдних фолiкулiв у портальних трактах, пролiферацiї жовчних протокiв.
Iмунограма: стiйке зниження Т-супресорiв, пiдвищення Ig M та Ig G. При автоiмунному гепатитi - пiдвищення Ig G, зниження Т-супресорiв, пiдвищення Т-хелперiв, ЦIК, рiвня автоантитiл.
Ультразвукове дослiдження печiнки: для хронiчного гепатиту характерно гепатомегалiя переважно за рахунок лiвої долi, дифузне ущiльнення паренхiми печiнки, паренхiма набуває строкатого вигляду, розширення портальної вени (> 12 мм), її гiлок, ущiльнення перипортального тракту, дифузне ущiльнення селезiнки (при автоiмунному), розширення v. lienalis (рис.9, 10).
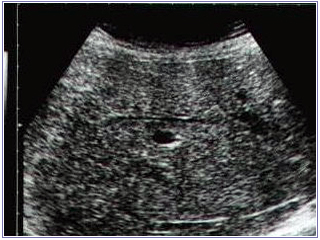

Рис.9. Хронiчний гепатит: нерiвномiрне пiдвищення ехогенностi паренхiми iз зернистiстю структури, збiднений судинний малюнок.

Рис.10. Хронiчний гепатит: розширення портальної вени.
Остаточним доказом етiологiї гепатиту служить виявлення маркерiв вiрусу в сироватцi кровi або в бiоптатi печiнки хворого. За допомогою iмуноферментного методу, що вiдзначається високою чутливiстю i специфiчнiстю, можна виявити антигени збудникiв та антитiла до них. Недовно iмуноферментi дослiдження суттєво доповнив метод полiмеразної ланцюгової реакцiї (ПЛР), який дає змогу засвiдчити наявнiсть ДНК i РНК збудникiв гепатитiв. Серологiчнi маркери гепатитiв i їх тлумачення наведено у таблицi 2, 3 i рисунку 11.
Дiагностика ХВГВ. У бiоптатах печiнки схiдчастi, а iнодi й мостоподiбнi некрози, лiмфоїдно-гiстiоцитарна iнфiльтрацiя часточок i портальних трактiв. До специфiчних маркерiв вiдносять «матово-скловиднi гепатоцити» з наявнiстю HBsAg та гепатоцити з «пiсковими ядрами», у яких мiститься HBcAg. Результати лабораторних дослiджень пiдтверджують наявнiсть синдромiв цитолiзу, активного запалення, зниження синтетичної функцiї печiнки, iнодi — холестазу.
Таблиця 2. Серелогiчнi маркери вiрусного гепатиту В
НВsAg
Анти-НВs
Анти-НВс
НВеАg
анти- НВе
Гострий ГВ
+
-
IgM
+
-
Хронiчний ГВ
+
-
IgG
+
-
Хронiчний ГВ або носiйство НВV
+
-
IgG
-
+
Сероконверсiя або гепатит, спричинений мутантним варiантом НВV
+
+
+
+/-
+/-
Гострий ГВ або фаза “корiвського вiкна”
-
-
IgM
+/-
+/-
“Застарiлий” ГВ або носiйство вiрусу з низькою реплiкацiєю
-
-
IgG
-
+/-
Видужання пiсля гострого ГВ
-
+
IgG
-
+/-
Пiсля перенесеного ГВ або пiсля вакцинацiї
-
+
-
-
-
Таблиця 3. Маркери вiрусiв гепатиту В i С, що виявляються у рiзнi фази iнфекцiї (Нейко Є.М., Новосядлий Р.С., 2001)
НВV- iнфекцiя
HCV-iнфекцiя
Фаза реплiкацiї
Фаза iнтеграцiї
Фаза реактивацiї
Латентна фаза
HBeAg*
HBsAg
Анти-HBc
Анти-HBc Ig M
HBV-ДНК*
HBsAg
Анти-HBc
Анти-HBe**
Анти-HBs**
Анти-HCV-Ig M
HCV-РНК*
Анти-HCV Ig G
Примiтки:
* - маркери, що безпосередньо вказують на активну вiрусну iнфекцiю; ** - маркери становлення iмунiтету, передвiсники реконвалесценцiї.

Рис.11. Перебiг НВV iнфекцiї
Дiагностика ХВГС. ХВГС дiагностується на пiдставi виявлення анти-НСV i наявностi РНК-НСV (табл.3). Перебiг НСV – iнфекцiї наведений на рисунку 12.
Для латентної фази характерним є перiодичне пiдвищення активностi АлАТ, АсАТ у 1,5-3 рази, пiдвищення вмiсту g-глобулiнiв. Проте, погресуюче ураження печiнки може спостерiгатися i при нормальних показниках АлАТ. Для пiдтвердження дiагнозу ХВГС латентного перебiгу потрiбна комплексна роздiльна iндикацiя антитiл до серцевинного (антиHCV core класу IgM та IgG), неструктурних (антиHCV NS3, NS4, NS5) i оболонкових (антиHCV envelope) антигенiв HCV. Для встановлення хронiчної HCV-iнфекцiї iнформативнi насамперед антитiла до неструктурних бiлкiв, особливо антиHCV NS5.

Рис.12. Перебiг НСV-iнфекцiї
Критерiї латентної фази ХВГС:
навнiсть в анамнезi вказiвок на гостру фазу (факультативна ознака);
вiдсутнiсть клiнiчних проявiв (можливо гепатомегалiя);
помiрне пiдвищення активностi АлАТ (менше, нiж в 3 рази);
виявлення анти – НСVcore Ig G при вiдсутностi чи низькоу титрi анти - НСVcore Ig М, можливе виявлння анти НСV до NS4;
непостiйне виявлення НСV-РНК (у низькiй концентрацiї або вiдсутня).
У реактивну фазу iмунокомпетентнi клiтини цiлком втрачають свою функцiональну активнiсть i захисну функцiю, в результатi чого рiзко активується iнфекцiйний процес, що нагадує гострий вiрусний гепатит С. Фаза реактивацiї розвивається через багато рокiв (10 - 20) пiсля iнфiкування й означає початок манiфестного перебiгу хронiчного вiрусного гепатиту С з вiрусемiєю, наявнiстю РНК HCV, пiдвищенням активностi АлАТ, збiльшенням тимолової проби, крлiоглобулiнемiя, пiдвищення ШОЕ, гiпергамаглобулiнемiя, а також виявляють анти-НСV Ig M, анти-НСV core Ig M до NS4. Спостерiгається вiрусемiя з високим вiрусним навантаженням.
Критерiї переходу у фазу реативацiї:
наявнiсть в далекому тинулому вказiвок на гостру фазу (факультативна ознака);
поява клiнiчних ознак хронiчного гепатиту;
повторне пiдвищення активностi АлАТ (бiльше, нiж в 3 рази);
постiйне виявлення анти-НСV core Ig M, переважно у високих титрах при наявностi анти-НСV core до NS4. Зниження коефiцiєнту анти-НСV core IgG/Ig M;
зростання вмiсту анти-НСV- РНК в сироватцi.
Дiагностика ХВГВ + D. Дiагностика гепатиту D в реплiкативну фазу: анти-HDV Ig M, анти-HВe Ig M, HDV-РНК, а в пунктатах печiнки - HDAg, що сполучається з пiдвищенням активностi АлАТ. Маркери реплiкацiї ХВГВ звичайно вiдсутнi, але може виявлятися HBsAg.
Iнапаратнi та субклiнiчнi форми зустрiчаються рiдше, нiж при ХВГВ, i дiагностуються виявленням у кровi antiHDV i пiдвищенням активностi АлАТ.
Про припинення активної реплiкацiї HDV можуть свiдчити наявнiсть антиHDV класу IgG i сумарних antiHDV, негативнi результати iндукцiї antiHDV класу IgM i РНК HDV при нормальних показниках активностi АлАТ.
Дiагностика медикаментозного. Дiагноз ЛIХГ ставлять при виключеннi вiрусних, аутоiмунного гепатитiв i згiдно з даним анамнезу. Визначається вмiст токсичних речовин у кровi.
Дiагностика. Дiагноз ХКГ ставлять при виключеннi вiрусних, аутоiмунного та ЛIХГ або ТГ.
Дiагностика ХАIГ. При гiстологiчному дослiдженi бiоптатiв печiнки — мононуклеарна iнфiльтрацiя портальних трактiв i перипортальних зон, схiдчастi, мостоподiбнi, моно- i мультилобулярнi некрози та фiброз.
Мiжнародна група з вивчення аутоiмунного гепатиту запропонувала для дiагностики використовувати бальну оцiнку ознак, видiляючи дiагноз аутоiмунного гепатиту — визначений та ймовiрний.
Критерiї дiагностики:
гiперпродукцiя гуморальної ланки iмунiтету: гiперпротеїнемiя, гiпергамаглобулiнемiя, гiперiмуноглобулiнемiя класiв G, А, М, високий рiвень ЦIК;
наявнiсть пiдвищених титрiв аутоантитiл;
характернi морфологiчнi змiни - переважно лiмфоплазмоцитарна iнфiльтрацiя з порто-портальними чи центро-портальними мостоподiбними некрозами;
вiдсутнiсть маркерiв вiрусної iнфекцiї гепатитiв;
швидкий первинний клiнiко-бiохiмiчний ефект вiд iмуносупресивної терапiї.
Основнi принципи лiкування.
Для досягнення максимального терапевтичного ефекту при лiкування хворих на хронiчний гепатит необхiдно враховувати: етiологiю захворювання, при вiрусному - фазу розвитку вiрусу, активнiсть патологiчного процесу, пiдтвердженими результатами бiохiмiчних дослiдженнях, при можливостi стадiями процесу встановлених при морфологiчному дослiдженнi, наявнiсть супутньої патологiї i попереднього лiкування. У перiод мiнiмальнiй активностi або у фазi ремiсiї, незалежно вiд типу хронiчного гепатиту, терапевтичнi рекомендацiї обмежуються дiєтичним режимом (дiєта № 5 за Певзнером). Медикаментозна терапiя в цей перiод не проводиться, виключаються навiть гепатопротектори, фiтотерапiя. У перiод загострення хронiчного гепатиту iснує два напрямки лiкування: базисна терапiя i етiотропна.
Основнi напрямки лiкування:
I. Базисна терапiя:
1. Режим в стацiонарi призначається лiжковий, напiвлiжковий або щадний.
2. Дiєтотерапiя - стiл 5-5а за Певзнером.
II.Дезiнтоксикацiйна терапiя.
III.Сорбцiйна терапiя.
IV.Гепатопротектори.
V.Антиоксиданти.
VI.Попередження i лiкування кишкового дисбактерiозу.
VII.Етiотропна терапiя.
Режим при лiкуваннi дiтей iз хронiчним гепатитом має важливе значення: посилення фiзичного навантаження може сприяти активацiї процесу. Лiжковий режим показаний при хронiчному гепатитi iз вираженою активнiстю процесу. При помiрнiй активностi процесу дитинi призначають напiвлiжковий iз поступовим розширенням, при мiнiмальнiй i м’якiй активностi процесу дитинi дозволяється ходити в школу, дитячий садочок i вести звичайний спосiб життя, але iз без фiзичного навантаження. Не рекомендують бiг, стрибки, не дозволяється займатися спортом i приймати участь у змаганнях. Дитинi необхiдно уникати механiчних травм живота, так як це може сприяти загостренню процесу.
Дiєта повина бути повноцiною i рiзноманiтною iз врахуванням основних фiзiологiчних потреб органiзму. Необхiдно виключати iз рацiону гострi, жирнi, смаженi страви, екстрактивнi речовини. Надають перевагу вiдваренiй їжi, iз мясних продуктiв необхiдно вживати яловичину, курку, кроля. Виключають iз рацiону тугоплавкi жири. Вуглеводи повинi вiдповiдати фiзiологiчним потребам. Не рекомендується холоднi блюда або напої (морозиво, газованi води). Необхiдно строго дотримувати режиму харчування.
Вiдомо, що при дотриманнi повноцiнної дiєти № 5 дефiцит вiтамiнiв, особливо групи В, не виникає. Проте, взимку та весною виправдано застосування натуральних полiвiтамiнних комплексiв.
Перелiк патогенетичних засобiв залежить вiд ступеня важкостi хвороби. При хронiчному гепатитi iз мiнiмальною активнiстю достатньо використаннi базисної терапiї. Прийом медикаментозних препаратiв повинен бути максимально обмеженим, особливо при вiдсутностi синдрому цитолiзу, оскiльки вони часто посилюють загострення процесу. Виключенням є тiльки природнi гепатопротектори.
При хронiчному гепатитi iз м’якою або помiрною активнiстю крiм базисної терапiї широко використовують гепатопротектори.
Гепатопротектори подiляються на:
1. Препарати рослинного походження (карсил, дарсил, гепарсил, силегон, легалон, хофiтол, гепабене, гепатофальк-плата та iн.).
2. Фосфолiпiднi та лiпосомальнi препарати (ессенцiале, ессел форте, лiпiн, лiолiв, лiпостабiл).
3. Препарати, що мiстять природнi амiнокислоти (гептрал, цитраргiнiн, орнiтин, метiонин).
4. Синтетичнi препарати (бетаїну цитрат, антраль, тiотриазолiн).
5. Препарат, що мiстить жовчнi кислоти (урсофальк).
Для забезпечення терапевтичного ефекту повинна призначатися достатня вiкова доза препарату. Ессенцiале форте призначається по 1-2 капсули 3 рази на день до 3 мiсяцiв. Вiн випускається в флаконах по 0,5 г ессенцiальних фосфолiпiдiв. Призначається довенно, крапельно на протязi 5-7 днiв.
Застосовується також вiтчизняний препарат тiотрiазолiн – синтетичний гепатопротекторний та кардiопротекторний препарат, випускається в таблетках по 0,1 г тiотрiазолiна та ампулах – 1 % розчин – 1мл, 2,5 % - 1мл. Призначається по 1 таблетцi 3 рази на добу на протязi 20-30 днiв.
Урсофальк (рис.), дiючою речовиною є урсодезоксихолева кислота, застосовується на протязi 6-8 мiсяцiв. Вiн пiдвищує стiйкiсть мембран гепатоцитiв до шкiдливих впливiв, вiдновлює пошкодженi мембрани, покращує результати лiкування iнтерфероном хронiчних вiрусних гепатитiв, подавляє патологiчнi iмуннi реакцiї, розчиняє холестериновi камiння в жовчних шляхах. Препарат випускається в капсулах по 250 мг, 50 та 100 капсул в упаковцi. Урсофальк призначається в добовiй дозi 8-10 мг/кг/маси тiла, розподiленiй на 3 прийоми, пiд час їди. Мiнiмальний курс лiкування 1 мiсяць.
При мiнiмальнiй та помiрнiй активностi гепатиту показанi гепатопротектори рослинного походження, якi володiють антиоксидантними властивостями, нормалiзують секрецiю та вiдтiк жовчi, зменшують вiдкладання жиру в печiнцi. Цi якостi притаманнi гепабене (рис.13) , в склад якого входить екстракт плодiв расторопшi плямистої та екстракт димянки аптечної. Клiнiчна активнiсть препарату обумовлена властивостями флавоноїдiв, якi входять в його склад (сiлiмарин, сiлiбiнiн). Випускається по 30 i 100 капсул в упаковцi. Призначається дiтям 7-10 рокiв по 1 капсулi 2 рази на день, з 11 до 14 рокiв по 1 капсулi 3 рази на день. Тривалiсть курсу в середньому 1 мiсяць.

Рис.13. Гепабене.
Легалон 70 (синонiми: карсил, сiлiмарин, сiлiбiнiн) також у своєму складi має екстракт iз плодiв расторопшi плямистої, яка мiстить 70 мг сiлiмарину, та iншi iнгредiєнти. В 1 упаковцi – 20 капсул. Призначається дiтям старше 10 рокiв по 1 капсулi (драже) 3 рази на день через 30 хвилин пiсля їди. Курс лiкування вiд 1 до 3 мiсяцiв.
Широко застосовується також хофiтол (рис.14 ), в склад якого входить екстракт з листя артишоку польового. Призначається по 1-2 таблетки 3 рази на день за 15 хвилин до їди або внутрiшньом’язово вмiст 1 ампули вводиться 1 раз на добу на протязi 8-15 днiв, або довенно струмно, крапельно, попередньо вмiст 1 ампули розвести в 200 мл фiзiологiчного розчину, 1 раз на добу, протягом 8-15 днiв.

Рис.14. Хофiтол.
Ефективним препаратом рослинного походження є також гепатофальк планта, в склад якого входить три лiкарськi рослини (чортополох, чистотiл, яванський тумерник). Дiючими речовинами цих рослин є сiлiмарин, хелiдонiн, куркума, якi пiдвищують стiйкiсть мембран гепатоцитiв, вiдновлюють структуру клiтинних мембран, нейтралiзують промiжнi агресивнi продукти обмiну речовин при хворобах печiнки, володiють протизапальною дiєю та iншими властивостями. Випускається в капсулах по 50 та 100 в упаковцi. В склад капсули входить 140 мг сухого екстракту чортополоху, 100 мг сухого екстракту чистотiлу, 25 мг сухого екстракту яванського тумернику. Призначається по 1 капсулi 2-3 рази на день. Курс лiкування не менше 1 мiсяця.
Застосовуються також антиоксиданти: аевiт, вiтамiн Е курсами по 1-1,5 мiсяцi. Аевiт в капсулах по 1-2 на день на протязi 2-х тижнiв. Вiтамiн Е випускається в флаконах 5 %, 10 %, 30 % розчину в маслi, в 1 краплi таких розчинiв по 1, 2, 6 мг вiтамiну; в капсулах по 0,1-0,2 мл 50 % розчину вiтамiну; в ампулах – по 1 мл 5 %, 10 % та 30 % розчину (50, 100, 300 мг масляного розчину). Призначається по 5-10 мг/кг/маси тiла на добу на протязi 2-3 тижнiв. Крiм того, застосовуються вiтамiни В1, В2, В5, В6, В15, С та iншi. Дiтям краще давати через рот у виглядi полiвiтамiнних препаратiв або в поєднаннi з мiнералами: макровiт вiд 6 до 10 рокiв по 1-2 пастилки, старше 10 рокiв – 2-3 пастилки на добу; мульти-табс жувальнi таблетки полiвiтамiнiв з мiнералами для дiтей старше 4 рокiв та дорослих по 1 таблетцi на добу; мульти-табс полiвiтамiни з мiнералами по 1 таблетцi на добу; мульти-табс полiвiтамiни з мiнералами та бета-каротином по 1 таблетцi на добу дiтям старше 4 рокiв; пiковiт – пастилки, по 4-5 пастилок на добу в вiцi вiд 2 до 6 рокiв, з 7 до 14 рокiв по 5-7 пастилок на добу; юнiкап Ю по 1 таблетцi на добу та iншi. Тривалiсть курсу вiтамiнотерапiї 1 мiсяць, на протязi року необхiдно проводити 3-4 курси лiкування.
Для покращення гемо- та лiмфодинамiки застосовують троксевазин (випускається в капсулах по 300 мг), теонiкол (компламiн) по 10 мг/кг/маси тiла, при добрiй переносимостi дозу поступово можна пiдвищувати до 20 мг/кг/маси на добу. При покращаннi стану дозу препарату знизити до 10 мг/кг/маси, тривалiсть лiкування 1-2 мiсяцi. Випускається в таблетках по 0,15 г, драже по 0,3 г, ампули по 2 i 10 мл 15 % розчину.
Для зменшення iнтоксикацiйного синдрому 2-3 рази на рiк призначаються ентеросорбенти, зокрема, карболонг, карбосфер, СКН по 100-200 мг/кг/маси тiла на добу або ентеросгель по 1 г/кг/маси тiла на добу, в 2-3 прийоми, через 1,5-2 години пiсля їди. Тривалiсть курсу 5-7-10 днiв в залежностi вiд вiку та тяжкостi хвороби, можна проводити декiлька курсiв лiкування на рiк (5-6). За рахунок сорбцiї зв’язуються та виводяться з органiзму токсичнi сполуки.
При розвитку кишкового дисбактерiозу призначаються пробiотики (симбiтер, бiфiформ, лiнекс, бактисубтiл) та пребiотики (дюфалак, хiлак-форте), курс лiкування до 2-4 тижнiв.
Зокрема, бiфiформ (Bifiform), який включає в себе живi лiофiлiзованi бiфiдобактерiї та ентерококи. Вiн випускається в капсулах та призначається по 1 капсулi 2-3 рази на день за 30 хвилин до їди. Курс лiкування до 4 тижнiв (препарат вибору). Бактiсубтiл (Bactisubtil) призначається дiтям до 3 рокiв по 3-4 капсули на день, старше 3 рокiв – по 4-6 капсул на день, протягом 2-4 тижнiв.
Лiнекс (Linex) призначається по 1-2 капсули 3 рази на день дiтям вiд 2 до 12 рокiв, старше 12 рокiв – по 2 капсули 3 рази на добу з невеликою кiлькiстю рiдини.
Хiлак-форте (Hylak-Forte) випускається в флаконах по 30 i 100 мл, якi мiстять стерильний концентрат продуктiв обмiну речовин бактерiй. Призначається по 20-40 крапель 3 рази на добу, при покращеннi стану дозу зменшують наполовину; приймають до або пiд час їди в невеликiй кiлькостi рiдини (за виключенням молока). Тривалiсть курсу 2-4 тижнi.
Етiотропна терапiя - при вiрусних гепатитах повинна бути направлена на пригнiчення реплiкацiї вiрусiв та їх елiмiнацiя вiрусу. Iз всiх противiрусних препаратiв найбiльш виражений ефект та найменшу токсичну дiю мають iнтерферони-a.
Розрiзняють три основних види iнтерферону: a, b та g. Найбiльш ефективним в лiкуваннi гепатитiв є a-iнтерферон, який включає до 20 субтипiв. Серед них найбiльшу долю складає a2-iнтерферон, який пiдроздiляється на а, b та с. Переважно застосовується a2b –iнтерферон. Можна використовувати як природний, так i рекомбiнантний iнтерферон. Природний a-iнтерферон бiльш дорогий, не повнiстю захищений вiд контамiнацiї рiзними iнфекцiйними агентами, тому в основному призначається генно-iнженерний рекомбiнантний a2-iнтерферон. Його недолiком при застосуваннi є накопичення в органiзмi антитiл проти iнтерферону. Побiчна дiя iнтерферону може бути по типу грипоподiбного синдрому, алергiчних проявiв (висипка, свербiння шкiри), дiарейного синдрому, депресiї, тривоги, подразливостi, головокружiння, безсоння або сонливостi. При тривалому застосуваннi може випадати волосся, розвинутися тромбоцитопенiя, гранулоцитопенiя. Одним iз кращих препаратiв iнтерферону вважається iнтрон А (a2b –iнтерферон). Iнтрон А випускається в флаконах по 3 i 5 млн. МО у виглядi порошку, розчиняється в 1 мл стерильної води для iн’єкцiй, може зберiгатися на протязi 24 годин при температурi вiд 2 до 80 С. Використовуються також вiтчизняний a2b-iнтерферон – лаферон. В педiатричнiй практицi в Росiї застосовується “вiферон” – рекомбiнантний a2-iнтерферон, реаферон, в який добавленi антиоксиданти Е та С в вiкових дозах. Антиоксиданти посилюють терапевтичний ефект iнтерферону, зменшують цитотоксичну дiю реаферону. Форма випуску – свiчки: вiферон-1 мiстить 150000 МО IФН, вiферон-2 - 500000 МО, вiферон-3 - 1000000 МО. Вiферон – до 3 рокiв – 500 тис. ОД, бiльше 3 рокiв 1 млн. ОД, в ректальних свiчках 2 рази на добу 3 днi в тиждень, 6-9 мiс. Пегасис призначається по 180 мкг 1 раз на тиждень, пiдшкiрно, протягом 24-48 тижнiв (рис.15).

Рис.15. Пегасис.
Iнтерферон подавляє реплiкацiю вiрусiв гепатиту, пiдвищує чутливiсть клiтин до власного iнтерферон, володiє iмуномодулюючою дiєю.
Покази до призначення iнтерферону наступнi: висока реплiкацiя вiрусiв при хронiчному гепатитi В (НВeAg позитивний варiант); хронiчному гепатитi С з позитивною реплiкацiєю HСV-РНК i анти-НСVIgM; при хронiчному гепатитi D з позитивною реакцiєю на HDV-РНК; при хронiчних гепатитах В i С пiдвищення активностi АлАТ в три та бiльше раз.
В спецiальнiй лiтературi пропонуються рiзнi програми лiкування гепатитiв як у дiтей, так i у дорослих. Клiнiчна ефективнiсть лiкування їх рiзна.
Таблиця 4. Програма лiкування iнтроном А хронiчного гепатиту В i С у дiтей
Етiологiя гепатиту
Доза
Шлях введення
Тривалiсть лiкування
Гепатит В
Гепатит С
По 5 млн. МО/м2 вiд 3 до 7 раз на тиждень, в залежностi вiд переносимостi*
По 3 млн. МО/м2 3 рази на тиждень **
в/м, п/ш
в/м, п/ш
6 мiсяцiв
12-18 мiсяцiв
Примiтка: * - при гепатитi В максимальна разова доза не повинна
перевищувати 5 млн. МО.
** - при гепатитi С максимальна разова доза не повинна
перевищувати 5 млн. МО.
Iнтрон А призначається дiтям починаючи з 1-го року. Повна вiдповiдь на лiкування спостерiгається у 50 % хворих (рис.16).

Рис.16. Iнтрон А.
“Стандартом” лiкування дорослих a-iнтерфероном є наступна схема (табл.4): по 3 млн. МО тричi на тиждень протягом 12 мiсяцiв. На таблицi наведенi схеми iнтерферонотерапiї при хронiчних гепатитах вiрусної етiологiї.
При ХВГВ (при наявностi в сироватцi кровi HBsAg, HBeAg, ДНК HBV, тобто фази реплiкацiї вiрусу) – iнтерферонотерапiя (табл. 5), iнодi за показаннями - ламiвудин; оптимальна схема лiкування препаратами iнтерферону — по 3 - 5 млн. МО в/м 3 рази на тиждень протягом 6 мiсяцiв чи по 5 - 10 млн. МО 3 рази на тиждень протягом З мiсяцiв. Дози i схеми лiкування можуть змiнюватися залежно вiд активностi процесу, рiвня сироваткової ДНК HBV та iнших факторiв. При вiдсутностi ефекту пiсля перерви рекомендується вiдновити лiкування препаратами iнтерферону. Бажано проводити лiкування препаратами ПЕГ-iнтерферону, як пролонгованими та з меншими побiчними ефектами.
Таблиця 5. Iнтерферонотерапiя при хронiчному гепатитi рiзного виду
Вид
гепатиту
Доза iнтерферону
Тривалiсть лiкування
ХГВ
5 млн. МО щоденно або 10
млн. МО 3 рази на тиждень
4-6 мiс.
ХГВ
“мутант”
9 млн. МО 3 рази на
тиждень
6 мiс.-1 рiк
ХГD
5 млн. МО щоденно або 10
млн. МО 3 рази на тиждень
12 мiс.
ХГС
3 млн. МО 3 рази на
тиждень
12-18 мiс.
Таблиця 6. Програма лiкування хронiчного гепатиту В, С, D вiфероном у дiтей
Вiк хворих
Препарат
Першi 10 днiв лiкування
Пiсля 10-денного курсу
До 7 рокiв
Пiсля 7 рокiв
Вiферон-2 (500000 МО)
Вiферон-3 (1000000 МО)
По 1 свiчцi 2 рази на добу з iнтервалом 12 годин.
- // -
По 1 свiчцi 2 рази на добу з iнтервалом 12 годин, 3 рази на тиждень, через день, 6-12 мiсяцiв.
- // -
*Примiтка: тривалiсть лiкування залежить вiд динамiки клiнiко-лабораторних показникiв.
Клiнiчна ефективнiсть вiферону 46 %.
Хворим з вираженою активнiстю процесу при цирозi печiнки перед проведенням плазмаферезу або гемосорбцiї показане призначення вiферону-1 або вiферону-2 (табл. 6) на протязi 2 тижнiв по 1 свiчцi 2 рази на день з iнтервалом 12 годин.
Лiкування ХВГВ + D будується в основному на патогенетичнiй основi. Досвiд лiкування препаратами iнтерферонiв як помiрними дозами (3 млн. МО 3 рази на тиждень), так i бiльш високими дозами (5 - 10 млн. МО 3 рази на тиждень) протягом 6 - 12 мiсяцiв свiдчить про вiдсутнiсть стiйких ефективних результатiв.
При ХВГС проводиться етiопатогенетичне лiкування препаратами iнтерферону (iнтрон А, велферон, роферон А, реаферон та iн. аналоги) в/м по 3 млн. МО 3 рази на тиждень протягом 3 мiсяцiв, далi - залежно вiд ефективностi терапiї. При нормалiзацiї зниження рiвня амiнотрансфераз i зникненнi РНК HCV рекомендується продовження введення iнтерферону в первиннiй чи в бiльш високiй дозi до 12 мiсяцiв. При вiдсутностi позитивної динамiки уведення iнтерферону треба припинити.
Хронiчний вiрусний гепатит С є одним iз самих небезпечних по своєму прогнозу, тому при вiдсутностi вiдповiдi на лiкування на протязi 3 мiсяцiв (нормалiзацiя амiнотрансфераз i зникнення HСV-РНК) у дорослих рекомендують переходити на iншi схеми лiкування. Зокрема, рекомендується комбiнацiя iнтрону А з рибавiрином (“Ребетол”, Шерiнг-Плау, США). Припускають, що рибавiрин виступає в ролi iмуномодулятора. В цiй схемi лiкування доза рибавiрину становить 1000 мг для хворих з масою менше 75 кг або 1200 мг для пацiєнтiв з масою понад 75 кг щодня, протягом 6 мiсяцiв. Наводяться данi, що схема лiкування iнтрон А + рибавiрин в 10 раз ефективнiша нiж монотерапiя iнтроном А. Ефективнiсть лiкування залежить також вiд генотипу HСV (1-й, 2-й, 3-й), прогноз гiрший при 1-му генотипi. Пропонуються й iншi схеми лiкування: iнтерферон + амантадин, iнтерферон + рибавiрин + амантадин. Застосування рiзних варiантiв лiкування хронiчного гепатиту С у дiтей знаходиться на етапi вивчення.
Прогностично сприятливими для лiкування факторами вважають: невелика тривалiсть захворювання; низький титр HСV-РНК в сироватцi кровi; помiрний рiвень трансамiназ (перевищують норму не бiльше нiж у 2-3 рази), вiдсутнiсть гiстологiчних ознак цирозу печiнки, вiдсутнiсть холестазу, низький вмiст залiза в сироватцi кровi, молодий вiк хворих.
Для пiдвищення ефективностi лiкування ХВГС в даний час пропонується схема комбiнованої терапiї: препарат iнтерферону сумiсно з ребетолом (рибавiрином). Монотерапiя тiльки одним ребетолом приводить до тимчасового ефекту (у перiод застосування препарату). Дiтям молодше 10 рокiв не рекомендується призначати ребетол, старшим - тiльки за показаннями.
Показання до проведення комбiнованої терапiї: уперше виявлений гепатит С з наявнiстю реплiкацiї HCV, загострення ХВГС пiсля успiшного курсу монотерапiї препаратами iнтерферону, ХВГС, при якому не отримано позитивної вiдповiдi пiсля проведення курсу монотерапiї препаратами iнтерферону. Бажано проводити лiкування препаратами ПЕГ-iнтерферону (пролонгованими та з меншими побiчними ефектами).
Дози:
маса тiла до 75 кг: ребетол - 1000 мг на добу (2 капсули вранцi i З капсули ввечерi) + iнтерферон (3 млн. МО 3 рази на тиждень);
маса тiла понад 75 кг: ребетол - 1200 мг на добу (3 капсули вранцi i 3 капсули ввечерi) + iнтерферон (5-6 млн. МО 3 рази на тиждень).
Побiчнi ефекти: гемолiтична анемiя, порушення функцiї щитовидної залози (3%), психiчнi порушення (3,6%).
Показане призначення гепатопротекторiв, корекцiя стану органiв травного факту.
Критерiями ефективностi лiкування хворих на хронiчний гепатит С є клiнiчна ремiсiя, стiйке зникнення HСV-РНК, анти-НСVIgM, зниження АлАТ на протязi 6 мiсяцiв пiсля лiкування.
Основним принципом зазначених схем лiкування є досягнення ремiсiї не тiльки на бiохiмiчному рiвнi, але й одержання морфологiчної ремiсiї.
Первинна ремiсiя — нормалiзацiя АсАТ i АлАТ у ходi лiкування, пiдтверджена повторними дослiдженнями з iнтервалом в 1 мiсяць. Стабiльна ремiсiя — нормальний рiвень АсАТ i АлАТ i вiдсутнiсть маркерiв реплiкацiї при вiрусних гепатитах утримується протягом 12 мiсяцiв пiсля лiкування. Вiдсутнiсть ремiсiї — випадки, при яких немає позитивної динамiки у вiдношеннi АсАТ i АлАТ у ходi 3-мiсячного лiкування. Рецидив — повторне пiдвищення рiвня АсАТ i АлАТ i поява маркерiв реплiкацiї пiсля настання ремiсiї.
Застосування iндукторiв iнтерферону: циклоферон призначається через рот, внутрiшньом’язово або довенно в дозi 6-10 мг на кг маси тiла, iз iнтервалом 48-72 години, всього 15-20 iнєкцiй
При автоiмунному гепатитi основним напрямком лiкування є iмуносупресивна терапiя. З метою iмуносупресiї застосовують преднiзолон i азатiоприн в трьох варiантах лiкування:
1. Преднiзолон 1 - 1,5 мг/кг/добу протягом 2 мiсяцiв з поступовим зниженням добової дози по 5 мг кожнi 2-3 тижнi до 20 - 25 мг. Надалi зниження проводять по 2,5 мг через 2-3 тижнi до 15 мг на добу, далi - по 1,25 мг до 10 -12,5 мг/добу. Таким чином, адекватна лiкувальна доза преднiзолону продовжується протягом 4 — 5 мiсяцiв. При нормалiзацiї показникiв бiохiмiчних проб печiнки зi зниженням до норми загального бiлка, гамаглобулiнiв, iмуноглобулiнiв, при зникненнi аутоантитiл дитина переводиться на пiдтримуючу дозу преднiзолону (10 -12,5 мг/добу) протягом 2 - 4рокiв, а iнколи – пожиттєво. Скасування препарату проводиться пiд контролем пункцiйної бiопсiї печiнки.
2. При неефективностi кортикостероїдiв або при наявностi протипоказiв до них призначається азатiоприн по 1,5-2,5 мг/кг/маси тiла на добу на протязi 1 мiсяця, далi дозу знижують до 1 мг/кг/маси тiла на добу та дають тривало (вiд 1 до 3-х рокiв), в залежностi вiд клiнiчного перебiгу хвороби.
3. Преднiзолон + азатiоприн при неефективностi перших двох схем. Принцип залишається попереднiм: повна доза препаратiв до досягнення стiйкого ефекту з поступовим зниженням до пiдтримуючих доз, якi застосовуються вiд 1 до 3 рокiв або пожиттєво.
Рекомендується також застосовувати преднiзолон, азатiоприн i урсофальк (10 мг/кг/маси тiла на добу) на протязi 1-2 мiсяцiв.
4. Пульс-терапiя метилпредом — 20 — 30 мг/кг/добу в/в протягом 3 - 4 днiв. Проводять 3 - 4 повторних курси.
Профiлактика при гепатитах буває:
I. Неспецифiчна: - тестування кровi та її препаратiв на вiруси гепатитiв B, C, G, ЦМВ, герпес, ВIЛ;
- якiсна дезiнфекцiя iнструментарiю;
- обстеження контактних осiб у вогнищах HBV-iнфекцiй протягом 6 мiсяцiв, у вогнищi носiя НВsAg, хворого на гепатит.
II. Специфiчна: вакцинацiя проти гепатиту В. Щеплення здiйснюється в першi 12 годин пiсля народження, в 1 i 6 мiсяцiв. Немовлята, якi народилися вiд матерiв-носiїв HBsAg, вакцинуються в першi 12 годин пiсля народження, в 1, 6, 12 мiсяцiв.
Диспансерний нагляд наведений у таблицi 7.
Таблиця 7. Диспансерний нагляд
Перiоди хвороби
з ознаками активностi
без ознак активностi (фаза iнтеграцiї)
сiмейний лiкар
1 раз на мiсяць в перше пiврiччя, далi - 1 раз на 3 мiсяцi
1 раз на 6 мiсяцiв
педiатр
1 раз на мiсяць
1 раз на 6 мiсяцiв
iнфекцiонiст
1 раз на мiсяць
1 раз на 6 мiсяцiв
ЛОР-лiкар
2 рази на рiк
2 рази на рiк
стоматолог
2 рази на рiк
2 рази на рiк
iншi
спецiалiсти
за показами
за показами
загальний аналiз
кровi, сечi
1 раз у 2 тижнi пiд час противiрусної
терапiї i 1 раз на мiсяць 2 роки пiсля неї
при вiдсутностi противiрусної терапiї – 1 раз у 6 мiсяцiв
бiохiмiчний аналiз
кровi (цукор, АлАТ, АсАТ, бiлiрубiн, бiлок, ЛФ)
1 раз на мiсяць в перше пiврiччя, далi - 1 раз на 3 мiсяцi
2 рази на рiк
визначення маркерiв
вiрусiв гепатиту В, С
1 раз на 3-6 мiсяцiв
(за показами)
за показами
УЗД печiнки
1 раз на 3-мiсяцi
1 раз на рiк
пункцiйна бiопсiя
печiнки
1 раз на 6-мiсяцiв (по можливостi)
за показами
аналiз калу на
дисбактерiоз;
за показами
за показами
Лiтература
1. Андрейчин М.А. Вiруснi гепатити: Лекцiя.- Тернопiль: Укрмедкнига, 2001.- 52 с.
2. Белоусов Ю.В. Гастроэнтология детского возраста.- Харьков: Консум, 2000.- 528с.: ил.
3. Казак С.С. Гастроентерологiя дитячого вiку .- Київ, 2004.- 204 с.
4. Прохоров Є.В. та iн. Гастроентерологiя дитячого вiку // За загальною редакцiєю проф.. Є.В.Прохорова, проф. О.П. Волосовця.- Тернопiль:Укрмедкнига,2004.-160 с.
5. Слободян Л.М., Лобода В.Ф., Процайло Н.Б. Дiагностика захворювань та реабiлiтацiя дiтей .- Тернопiль: Укрмедкнига, 2004.- 614 с.
6. ХарченкоН.В., Порохницький В.Г., Топольницький В.С. Вiруснi гепатити .-К.: Фенiкс, 2002.- 296 с.
7. Шабалов Н.П. Детские болезни.- Санки-Петербург-Москва-Минск-Харьков, 2002-Т2.- 1084 с.
8. Шостакович-Корецкая Л.Р., Маврутенков В.В., Абатуров А.Е. и др. Циклоферон в педиатрической практике // Методические рекомендации. -Днепропетровск, 2000.- 44 с.
Контрольнi запитання
1. Дати визначення хронiчному гепатиту?
2. Яка етiологiя хронiчних гепатитiв?
3. Яка класифiкацiя хронiчних гепатитiв у дiтей?
4. Якi клiнiчнi синдроми характернi для хронiчних гепатитiв?
5. Iз якими захворювання необхiдно проводити диференцiйнi дiагностику ?
8. Особливостi перебiгу ХВГВ + D.
10. Який неохiдний обсяг обстежень при хронiчних гепатитах?
11. Якi бiохiмiчнi синдроми характернi при хронiчних гепатитах?
12. Дiагностика хронiчних гепатитiв.
13. Якi основнi напрямки лiкування хронiчних гепатитiв?
14. Якi противiруснi препарати використовуються для лiкування для лiкування хронiчних гепатитiв?
16. Назвiть види профiлактики при хронiчних гепатитах.
17. Назвiть об’єм диспансеризацiї дiтей, хворих на хронiчний гепатит.